Everything posted by Julio Moraga
-
Cell- och vävnadsprover
Cell- och vävnadsprover Syfte och betydelse Cell- och vävnadsprover används för att upptäcka sjukliga förändringar på mikroskopisk nivå. De är centrala vid diagnostik av cancer, inflammationer, infektioner och andra sjukdomar där kroppens celler eller vävnader är förändrade. Genom dessa analyser kan läkare fastställa diagnoser, följa sjukdomsförlopp och utvärdera behandling. Cellprover (cytologi) Cellprover innebär att en mindre mängd celler tas från kroppens yta eller inre organ. Ett vanligt exempel är gynekologiska cellprov (”Pap-smear”), där celler från livmoderhalsen analyseras för att upptäcka cellförändringar som kan vara förstadier till cancer. Andra exempel är borstprov från luftvägarna eller urinvägarna. Vävnadsprover (biopsi) Vävnadsprover innebär att en liten bit vävnad avlägsnas för mikroskopisk undersökning. Provet kan tas med nål (nålpunktion), vid endoskopi eller genom kirurgi. Biopsier används ofta vid misstanke om tumörer, hudsjukdomar eller inflammatoriska processer. Förberedelse och genomförande Provtagningsmetoden varierar beroende på organ och frågeställning. Vid cellprov används ofta en borste eller spatel, medan vävnadsprov kräver särskild teknik och ibland lokalbedövning. Det är viktigt att informera vårdtagaren om syfte och tillvägagångssätt samt att följa basala hygienrutiner. Dokumentation och uppföljning Tidpunkt, provtyp och eventuella observationer dokumenteras i journalen. Provet skickas till laboratorium där patolog eller cytolog analyserar celler och vävnader. Resultaten används för diagnostik, behandlingsbeslut och uppföljning. Vårdpersonalens roll är ofta att förbereda, assistera och ge stöd till vårdtagaren.
-
Prov från kroppsvätskor (urin, avföring, odlingar)
Prov från kroppsvätskor (urin, avföring, odlingar) Syfte och betydelse Prov från kroppsvätskor används för att upptäcka sjukdomar, infektioner, ämnesomsättningsrubbningar och för att följa upp behandlingar. Dessa analyser kompletterar blodprover och ger en bredare bild av kroppens funktioner. Urinprov Urinprover används bland annat för att upptäcka urinvägsinfektioner, diabetes, njurpåverkan och vätskebalans. Det kan handla om stickprov, dygnsmätning eller prov för odling. Urinens färg, lukt och mängd är också viktiga observationer. För odling krävs ofta mittstråleprov för att minska risken för förorening. Avföringsprov Avföringsprov kan ge information om blödningar i mag-tarmkanalen, infektioner, parasiter och inflammatoriska sjukdomar. I vissa fall används avföringsprov också för att analysera matsmältningsproblem och upptäcka blod som inte syns med blotta ögat (fekalt blod). Odlingar Odlingar kan tas från olika kroppsvätskor som urin, sårvätska, blod, likvor (ryggvätska) eller sputum (slem). Syftet är att identifiera bakterier, virus eller svamp som orsakar infektion. Provet skickas till laboratorium där man fastställer vilken mikroorganism som finns och vilket antibiotikum den är känslig för (resistensbestämning). Förberedelse och genomförande Provtagningsmetoden beror på vilken kroppsvätska som ska analyseras. Det är avgörande att arbeta enligt basala hygienrutiner och använda rätt provkärl. Märkning och dokumentation måste vara korrekta för att säkerställa att provet analyseras på rätt sätt. Vård- och omsorgspersonal kan ofta medverka vid provtagningen genom att informera och stötta vårdtagaren. Dokumentation och uppföljning Tidpunkt, typ av prov och eventuella avvikelser noteras i journalen. Provsvaren används för diagnostik, val av behandling och uppföljning av vårdtagarens tillstånd. Avvikelser eller komplikationer, exempelvis smärta vid provtagning eller svårigheter att lämna prov, ska rapporteras.
-
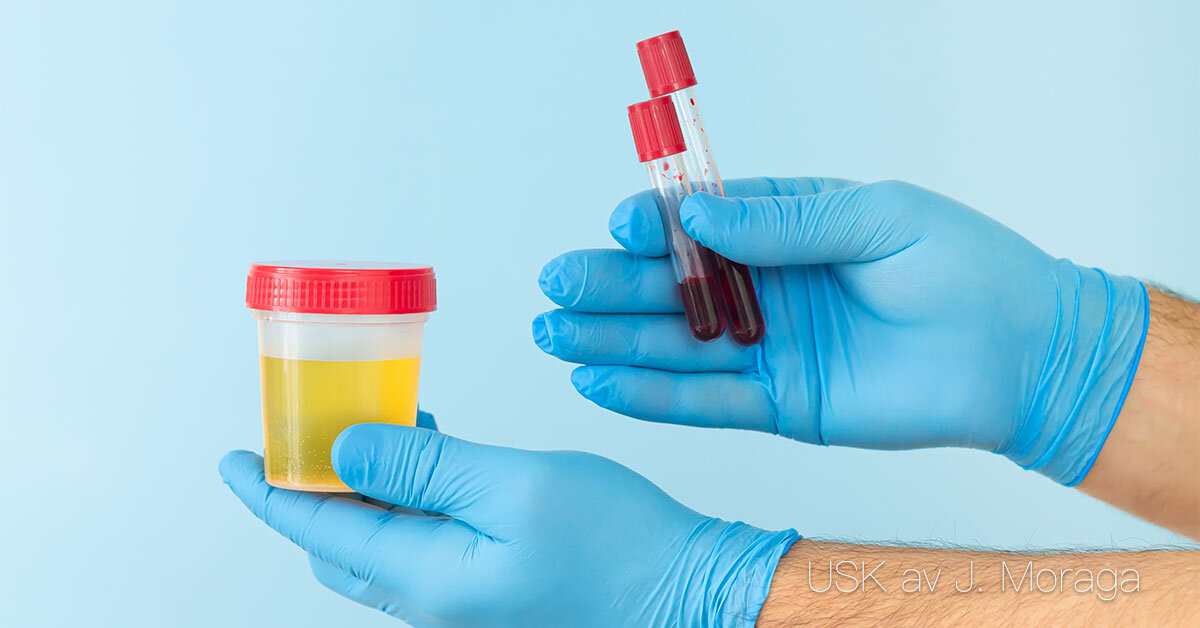
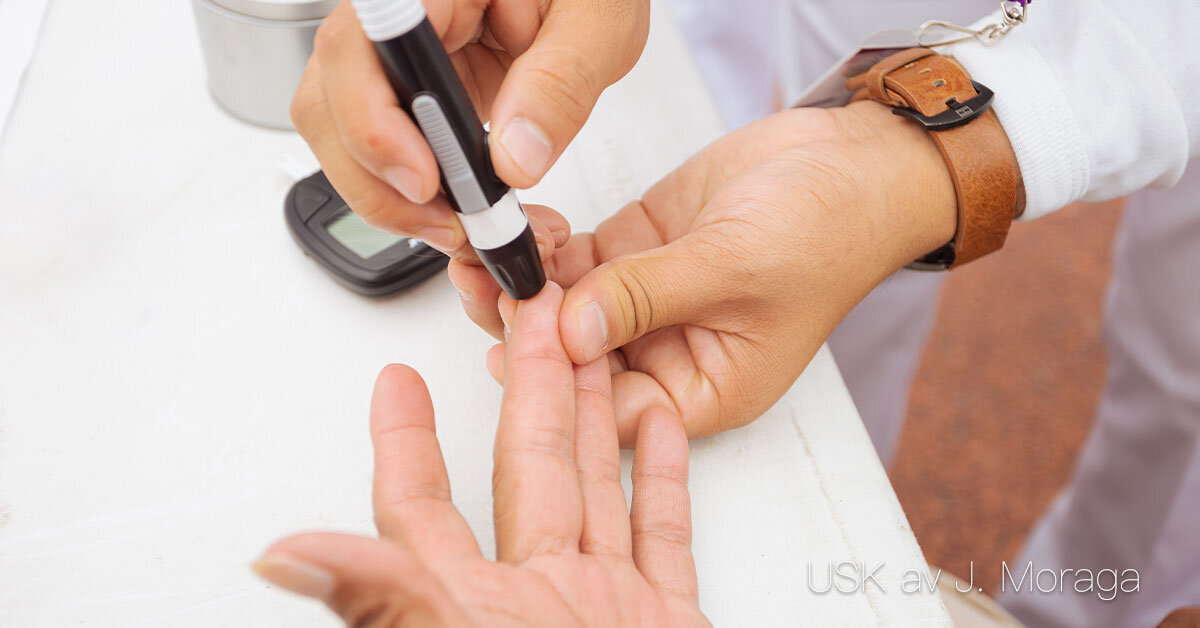
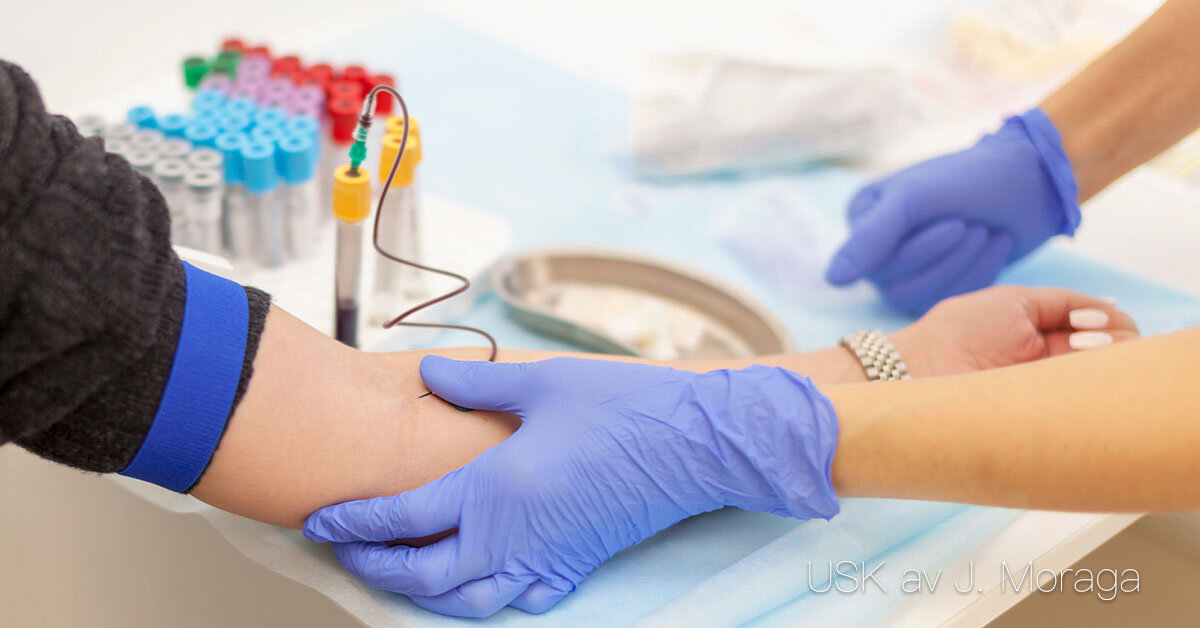
Blodanalyser (ven-, artär- och kapillärprov)
Blodanalyser (ven-, artär- och kapillärprov) Syfte och betydelse Blodprov är en av de vanligaste metoderna för att utreda sjukdomar, följa sjukdomsförlopp och kontrollera effekten av behandlingar. Genom blodanalyser kan man få information om bland annat blodets celler, salter, hormoner, infektioner, blodsocker, lever- och njurfunktion. Venprov Det vanligaste blodprovet tas från en ven, oftast i armvecket. En stas sätts för att venen ska bli mer framträdande och blod samlas i provrör. Venprov används för en mängd olika analyser, bland annat blodstatus, elektrolyter, blodsocker och hormonnivåer. Artärprov Artärprov tas framför allt för att mäta blodgaser (syre, koldioxid och pH) och används ofta vid lungsjukdomar, intensivvård eller andra situationer där syresättning och syra-basbalans behöver följas. Provet tas vanligen i arteria radialis vid handleden och kräver särskild teknik. Kapillärprov Kapillärprov tas genom ett stick i fingret eller hälen (på spädbarn). En liten bloddroppe används för snabbanalys, till exempel blodsockermätning eller hemoglobinvärde (Hb). Detta är en enkel och snabb metod, men ger inte lika omfattande information som ett venprov. Förberedelse och genomförande Vid blodprovtagning är det viktigt att arbeta enligt basala hygienrutiner, informera vårdtagaren och se till att identiteten kontrolleras. Provmaterial ska märkas korrekt för att resultatet ska bli tillförlitligt. Vid ven- och artärprov krävs oftast sjuksköterskans kompetens, medan vård- och omsorgspersonal kan medverka vid kapillärprovtagning eller förberedelser. Dokumentation och uppföljning Tidpunkt för provtagning, typ av prov och vårdtagarens reaktion dokumenteras i journalen. Provsvaren analyseras av laboratorium, men observationer som blödning vid insticksstället eller yrsel efter provtagning ska rapporteras. Resultaten används som underlag för diagnos och behandling.
-
Undersökningar och provtagningar
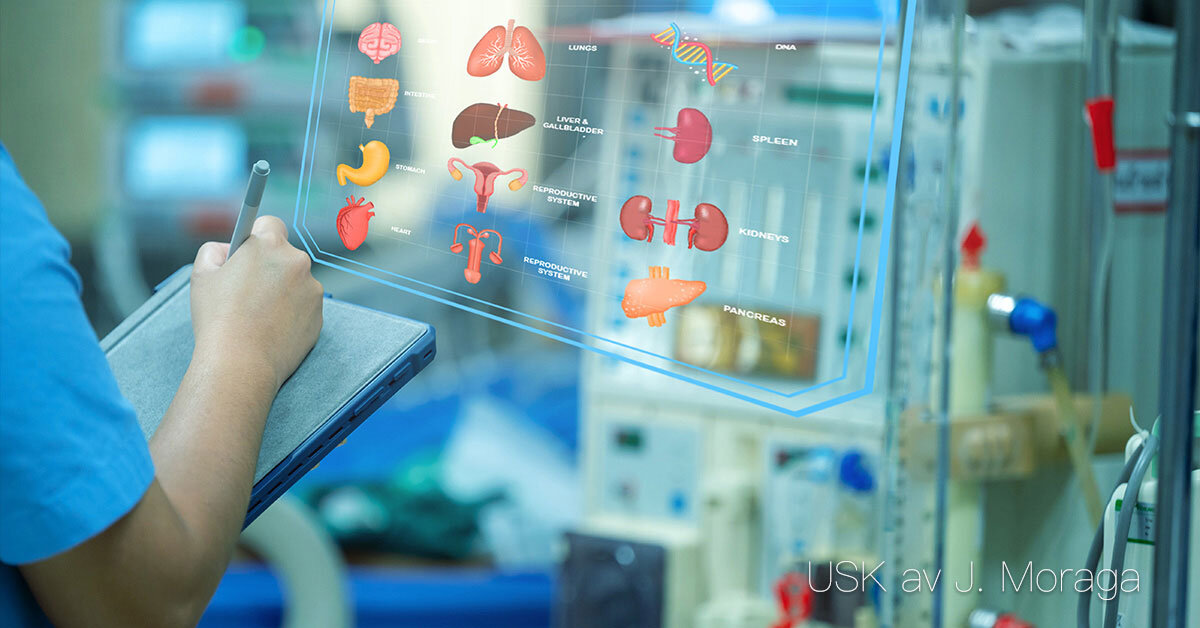
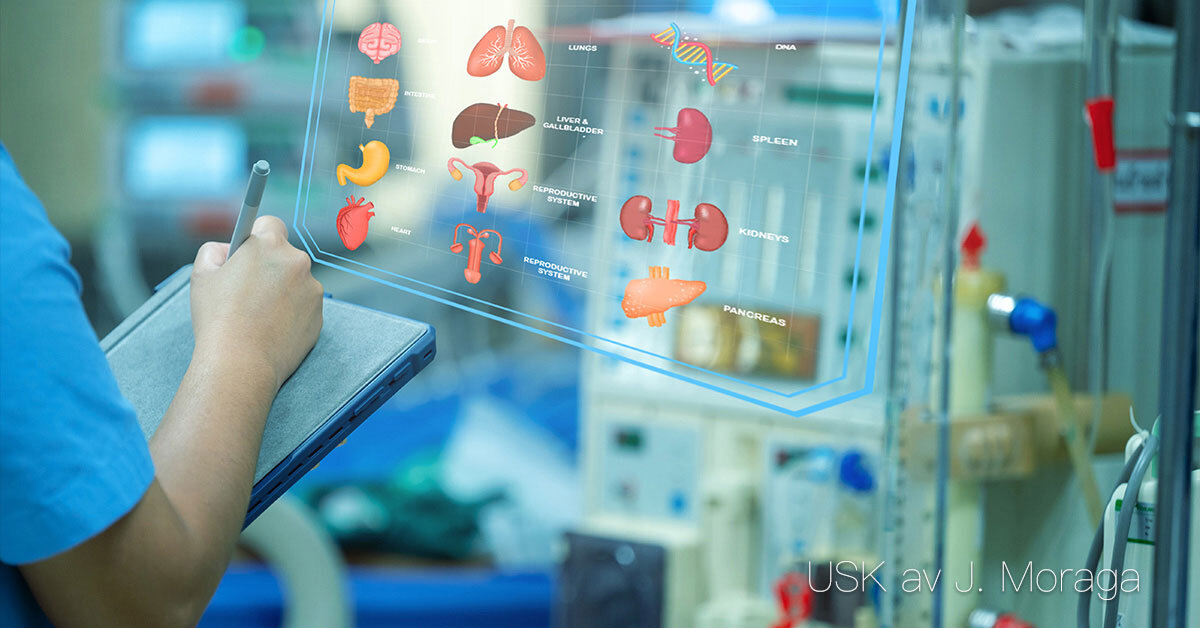
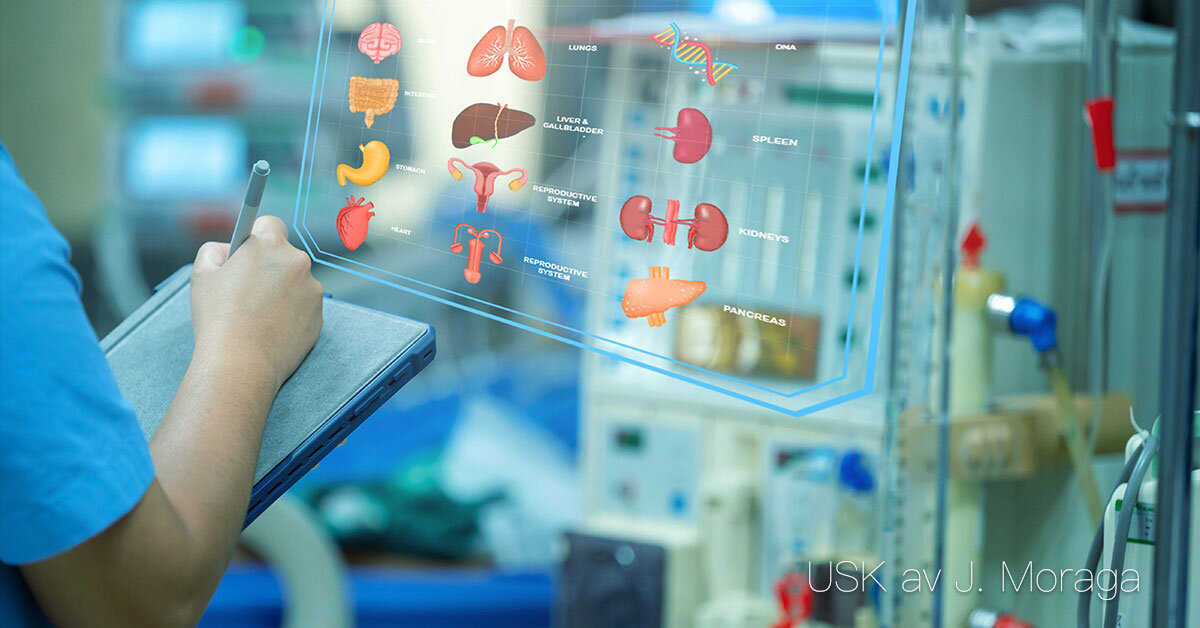
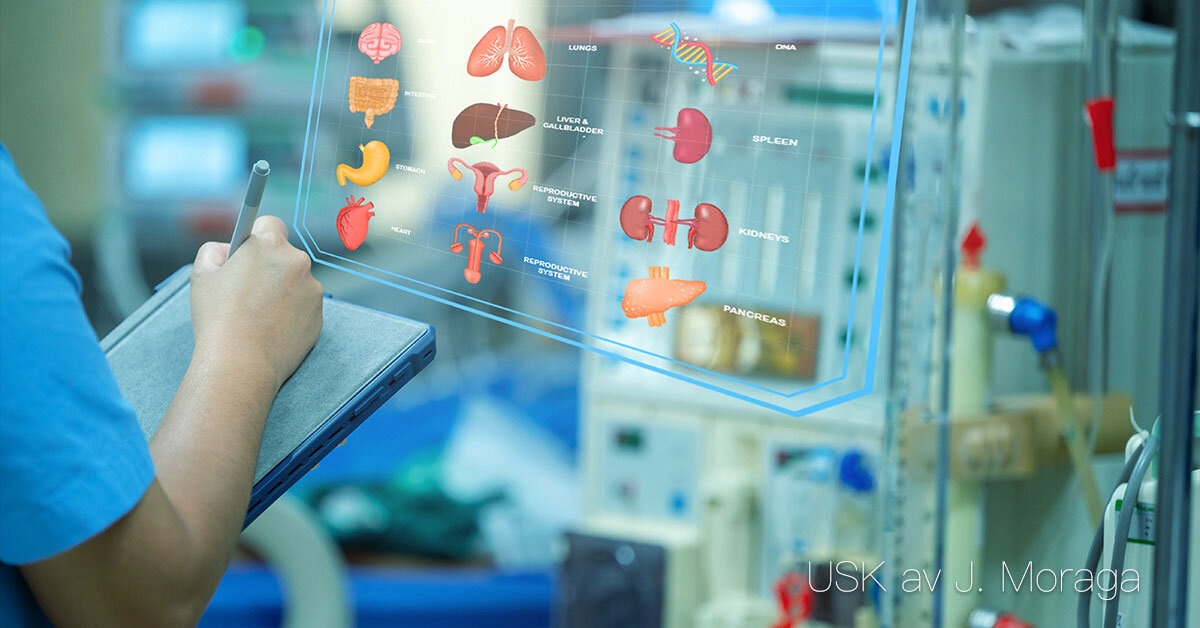
Undersökningar och provtagningar Syfte och betydelse Undersökningar och provtagningar används för att diagnostisera sjukdomar, följa sjukdomsförlopp och bedöma effekten av behandlingar. De ger vårdpersonal och läkare underlag för beslut om vårdinsatser och medicinska åtgärder. Olika typer av undersökningar Blodprover: används för att analysera blodets celler, salter, hormoner, enzymer och andra ämnen. Resultaten kan ge information om bland annat infektioner, diabetes, njurfunktion och leverstatus. Urin- och avföringsprov: kan visa tecken på infektion, blödning eller ämnesomsättningsrubbningar. Cell- och vävnadsprover: används för att påvisa sjukliga förändringar, exempelvis tumörer eller inflammationer. Röntgen och bilddiagnostik: används för att undersöka skelett, leder och inre organ. Endoskopi: innebär att man för in ett böjligt instrument med kamera i kroppens hålrum, till exempel magsäck eller tjocktarm. Punktioner: innebär att vätska eller vävnad tas ut med nål, exempelvis vid lumbalpunktion eller pleuratappning. Fysiologiska undersökningar: som EKG, EEG eller arbetsprov, används för att mäta kroppens funktioner. Förberedelse och genomförande För varje undersökning krävs noggranna förberedelser. Vårdtagaren behöver ofta få information om syfte, tillvägagångssätt och eventuella obehag. Hygien och korrekt provhantering är avgörande för tillförlitliga resultat. Vid många provtagningar är vård- och omsorgspersonal delaktig i att förbereda och stötta vårdtagaren. Dokumentation och uppföljning Resultat från undersökningar och provtagningar dokumenteras i journalen. Det är viktigt att notera tidpunkt, metod, vårdtagarens reaktion samt eventuella komplikationer. Resultaten analyseras av sjuksköterska eller läkare, men observationer och rapportering från vårdpersonal utgör en viktig del av helhetsbedömningen.
-
Sårbehandling
Sårbehandling Syfte och betydelse Sårbehandling syftar till att främja läkning, förebygga infektion och minska smärta. Valet av metod och material anpassas efter sårtyp, sårläkningsfas och vårdtagarens allmäntillstånd. En korrekt behandling bidrar till ökad livskvalitet och minskad risk för komplikationer. Ren och steril metod Ren metod används vid de flesta ytliga och okomplicerade sår. Såret rengörs med kranvatten eller koksaltlösning och omläggning sker med rena handskar och material. Steril metod används vid operationssår, större sår eller sår med ökad infektionsrisk. Här används sterila instrument, förband, vätskor och handskar. Förband och material Olika typer av förband används beroende på sårets karaktär: Torra förband för rena och ytliga sår. Fuktighetsbevarande förband för att skapa optimal läkningsmiljö. Specialförband, till exempel hydrogel, hydrokolloider, skumförband eller alginater, används vid svårläkta eller vätskande sår. Val av förband påverkas av mängden sårvätska, risken för infektion och behovet av skydd för den omkringliggande huden. Tillvägagångssätt Vid omläggning av sår rengörs området först. Små och ytliga sår tvättas med ljummet vatten och mild tvål, medan större eller infekterade sår tvättas med koksaltlösning. Döda vävnadsrester eller beläggningar avlägsnas varsamt. Nytt förband appliceras på ett sätt som minskar tryck och friktion. Under omläggningen observeras sårets status, såsom rodnad, vätskning och lukt. Komplikationer Felaktig behandling kan leda till försämrad läkning, spridning av infektion eller hudskador runt såret. Faktorer som kan försämra läkningen är bland annat bristande hygien, olämpliga förband, tryck mot såret eller otillräcklig smärtlindring. Dokumentation Alla sårbehandlingar dokumenteras i journalen. Anteckningarna ska innehålla information om sårtyp, lokalisation, storlek, förbandstyp, omläggningsmetod, observationer samt vårdtagarens upplevelse av behandlingen. Dokumentationen är viktig för att följa utvecklingen över tid och för att bedöma effekten av behandlingen.
-
Sårläkningsprocessen
Sårläkningsprocessen Syfte och betydelse Sårläkning är en biologisk process där kroppen återställer vävnad efter skada. Kunskap om de olika faserna i sårläkningen gör det möjligt att bedöma hur läkningen fortskrider och att anpassa behandlingen. Avvikelser från den normala processen kan tyda på infektion, cirkulationsstörning eller andra komplikationer. Sårläkningens faser Inflammationsfasen: Varar i regel 3–4 dagar. Under denna fas uppstår rodnad, värme, svullnad och smärta. Vita blodkroppar rensar såret från bakterier och död vävnad. Detta är en naturlig del av läkningen och inte alltid tecken på infektion. Nybildningsfasen (proliferationsfasen): Varar i cirka 3 veckor. Ny granulationsvävnad bildas i såret, och kapillärer växer in för att försörja vävnaden med syre och näring. Såret fylls gradvis ut och täcks med ny hud. Mognadsfasen (remodelleringsfasen): Kan pågå i månader eller år. Kollagenet i vävnaden omorganiseras och ärret blir starkare men kommer aldrig att uppnå samma hållfasthet som den ursprungliga huden. Faktorer som påverkar sårläkningen Allmäntillstånd: sjukdomar som diabetes, kärlsjukdom och undernäring kan försämra läkningen. Infektion: fördröjer läkningen och kan leda till sår som blir kroniska. Mekaniska faktorer: tryck, friktion eller felaktiga förband kan hämma läkningen. Läkemedel: vissa läkemedel, till exempel kortison, påverkar läkningsförmågan negativt. Livsstilsfaktorer: rökning och brist på fysisk aktivitet minskar blodcirkulationen och därmed läkningen. Observation och dokumentation Vid varje omläggning observeras sårets status utifrån vilken fas läkningen befinner sig i. Bedömningen dokumenteras i journalen och kan kompletteras med fotografier för att följa förloppet över tid. Om läkningen inte utvecklas som förväntat ska ansvarig sjuksköterska informeras.
-
Sårkontroll
Sårkontroll Syfte och betydelse Observation av sår är en viktig del av omvårdnadsarbetet och ger information om sårläkningsprocessen, risken för infektion och behovet av åtgärder. En noggrann sårkontroll kan förebygga komplikationer, minska lidande och bidra till snabbare läkning. Observationer Vid kontroll av sår observeras bland annat: Rodnad: kan vara ett normalt inslag i läkningen, men ökande rodnad kan tyda på infektion. Svullnad: lätt svullnad kan förekomma, men kraftig svullnad kan tyda på cirkulationsproblem eller infektion. Vätskning: typ av sårvätska (klar, blodig, varig) och mängd. Ökad mängd eller varfärgad vätska är tecken på infektion. Lukt: illaluktande sårsekret kan tyda på bakterieväxt. Smärta: förväntad viss smärta vid sår, men ökad eller nytillkommen smärta ska alltid observeras. Hud runt såret: tecken på maceration (uppmjukad hud), tryckskador eller andra förändringar. Sårets storlek och djup: kan följas genom mätning eller fotografering vid behov. Dokumentation Alla observationer dokumenteras systematiskt i journalen. Vanligt är att beskriva sårtyp, lokalisation, storlek, färg, sårsekret, lukt och status på omkringliggande hud. Vid längre vårdförlopp kan fotografisk dokumentation användas för att följa utvecklingen över tid. Även vårdtagarens upplevelser av smärta och obehag bör noteras. Prioritering och rapportering Tecken på infektion, kraftig blödning, utebliven läkning eller ökande smärta ska rapporteras till ansvarig sjuksköterska eller läkare. En sårbedömning kan leda till förändring i behandling, exempelvis omläggningsfrekvens, val av förband eller antibiotikabehandling.
-
Temperaturkontroll
Temperaturkontroll Syfte och betydelse Kroppstemperaturen är en viktig indikator på kroppens hälsotillstånd. Feber är ofta ett tecken på infektion eller inflammation, medan låg kroppstemperatur kan tyda på cirkulationssvikt eller nedkylning. Temperaturkontroll används både för diagnostik och för att följa sjukdomsförlopp och behandling. Observationer och dokumentation Normal temperatur: cirka 36–37,5 °C. Feber: temperatur över 38 °C. Subfebril: lätt förhöjd temperatur, 37,5–38 °C. Hypotermi: temperatur under 35 °C. Hypertermi: temperatur över 41 °C. Vid mätning ska även vårdtagarens allmäntillstånd beaktas, exempelvis frossa, svettningar eller medvetandepåverkan. Alla temperaturvärden dokumenteras i journalen, med tidpunkt och mätmetod angiven. Tillvägagångssätt Kroppstemperaturen kan mätas på olika sätt: Oralt: i munnen, under tungan. Rektalt: i ändtarmen, ger mest tillförlitligt resultat. Axillärt: i armhålan, något mindre noggrant. Tympaniskt: i örat med elektronisk termometer. Temporalt: i pannan med infraröd termometer. Val av metod beror på vårdtagarens tillstånd och rutiner på arbetsplatsen. Termometern ska rengöras mellan mätningarna enligt hygienrutiner.
-
Blodtryckskontroll
Blodtryckskontroll Syfte och betydelse Blodtrycket beskriver det tryck som blodet utövar mot kärlväggarna när hjärtat pumpar runt blodet i kroppen. Det är en av de viktigaste vitalparametrarna och ger information om cirkulationens funktion. Genom blodtryckskontroll kan vårdpersonal upptäcka tillstånd som högt blodtryck (hypertoni), lågt blodtryck (hypotoni) och förändringar som påverkar hjärta, kärl eller njurar. Regelbundna kontroller används även för att följa behandlingseffekter och för att förebygga komplikationer. Observationer och dokumentation Systoliskt blodtryck: det övre värdet, normalt omkring 100–140 mmHg. Diastoliskt blodtryck: det undre värdet, normalt omkring 60–90 mmHg. Pulsblodtryck: skillnaden mellan systoliskt och diastoliskt tryck, normalt 40–60 mmHg. Hypertoni definieras som upprepade mätningar över 140/90 mmHg. I Sverige beräknas omkring en fjärdedel av den vuxna befolkningen ha högt blodtryck, ofta utan tydliga symtom, vilket gör att det ibland kallas ”den tysta sjukdomen”. Långvarig hypertoni är en av de viktigaste riskfaktorerna för hjärtinfarkt, stroke och njursjukdom. Hypotoni kan däremot ge symtom som yrsel, trötthet och svimningskänsla. Hos äldre är ortostatisk hypotoni – blodtrycksfall vid uppresning – en vanlig orsak till fallolyckor. Alla mätresultat ska dokumenteras i journalen med tidpunkt, mätmetod och eventuella symtom. Avvikelser rapporteras till ansvarig sjuksköterska för bedömning. Tillvägagångssätt Blodtrycket mäts med blodtrycksmanschett och stetoskop (auskultatorisk metod) eller med elektronisk blodtrycksmätare. Manschetten placeras på överarmen, pumpas upp och töms långsamt samtidigt som systoliskt och diastoliskt tryck registreras. För tillförlitliga värden bör vårdtagaren vila minst fem minuter innan mätningen, sitta bekvämt med stöd för armen i hjärthöjd och undvika samtal under mätningen. Flera faktorer kan påverka resultatet, till exempel fysisk aktivitet, stress, smärta eller intag av kaffe och nikotin strax innan mätningen. För att minska risken för felbedömning bör blodtrycket mätas flera gånger och vid olika tillfällen.
-
Pulskontroll
Pulskontroll Syfte och betydelse Pulsen speglar hjärtats aktivitet och är en grundläggande observation för att bedöma cirkulationen. Genom att kontrollera pulsen kan vårdpersonal tidigt upptäcka avvikelser som tyder på hjärtsjukdom, infektion, blödning eller andra tillstånd. Pulskontroll används även för att följa effekten av behandlingar och läkemedel. Observationer och dokumentation Vid pulskontroll registreras flera olika aspekter: Frekvens: Antal slag per minut. Normal vilopuls för vuxna är cirka 50–100 slag/minut. Puls över 100 slag/minut kallas takykardi och puls under 50 slag/minut bradykardi. Rytm: Pulsen kan vara regelbunden eller oregelbunden. Oregelbunden rytm kan tyda på hjärtarytmi eller annan påverkan på hjärtat. Fyllnad: Beskriver hur kraftiga slagen känns och hur väl blodet fyller kärlet. Svag puls kan indikera låg blodvolym eller cirkulationssvikt. Spänning: Anger motståndet i kärlväggen och kan ge information om blodtrycket. All information dokumenteras i journalen, gärna tillsammans med andra vitalparametrar som blodtryck och andning. Avvikelser rapporteras till ansvarig sjuksköterska för vidare bedömning. Tillvägagångssätt Pulsen kan palperas (kännas) över artärer där blodkärlen ligger ytligt mot ben. Vanliga mätställen är: A. radialis (handledens tumsida) A. carotis (på halsen) A. femoralis (ljumsken) A. dorsalis pedis (fotryggen) Pulsen räknas under 30 sekunder och multipliceras med två, eller under en hel minut om rytmen är oregelbunden. Vid osäkerhet används pulsoximeter eller EKG för mer exakt mätning.
-
Kateterisering av urinblåsan
Kateterisering av urinblåsan Kateterisering innebär att en tunn slang, en kateter, förs in i urinblåsan för att möjliggöra urinavflöde. Åtgärden kan vara nödvändig när en vårdtagare inte kan tömma blåsan själv eller när urinproduktionen behöver kontrolleras noggrant. Kateterisering är en medicinsk uppgift som utförs av sjuksköterska eller läkare, men kan i vissa fall delegeras till vård- och omsorgspersonal. Olika typer av kateterisering Intermittent kateterisering: Kallas även tappningskateter. Katetern förs in vid behov för att tömma urinblåsan och avlägsnas därefter. Metoden kan utföras av vårdpersonal eller, efter träning, av vårdtagaren själv. Kvarliggande kateter (KAD): Katetern sitter kvar en längre tid. Urinen rinner ut i en påse som fästs vid benet eller sängen. En ballong längst fram på katetern fylls med sterilt vatten för att hålla den på plats. Suprapubisk kateter: Katetern förs in genom bukväggen direkt till urinblåsan. Detta är ett kirurgiskt ingrepp och används främst när långvarig kateterisering krävs eller när andra metoder inte fungerar. Förberedelse och hygien Kateterisering är ett integritetskänsligt moment och ska alltid utföras med respekt för vårdtagaren. Åtgärden ska ske i en avskild miljö där vårdtagaren känner trygghet. Basala hygienrutiner ska följas: handdesinfektion, användning av skyddskläder och sterilt material. Underlivet rengörs innan katetern förs in. Lokalbedövande gel används för att underlätta införandet och minska obehag. Metod / tillvägagångssätt Katetern förs varsamt in i urinröret. Vid KAD fylls ballongen med sterilt vatten när katetern ligger på rätt plats i urinblåsan. Katetern kopplas därefter till en urinuppsamlingspåse som ska placeras på lämplig nivå för att undvika återflöde av urin. Vid suprapubisk kateterisering sker införandet kirurgiskt av läkare. Observation och komplikationer Vanliga komplikationer är urinvägsinfektioner och stopp i katetern. Tecken på infektion kan vara feber, grumlig urin eller smärtor i urinvägarna. Blod i urinen eller avsaknad av urinflöde kan också vara varningssignaler. Vårdpersonalen behöver vara observant på dessa förändringar och omedelbart rapportera till sjuksköterska. Delegering Kateterisering kan delegeras till vård- och omsorgspersonal under vissa förutsättningar. En sjuksköterska ansvarar då för att kontrollera att personen har reell kompetens och följer de rutiner som gäller. Delegering är personlig, tidsbegränsad och får endast ske när det är patientsäkert. Dokumentation All kateterisering ska dokumenteras i patientjournalen. Där ska det framgå vilken typ av kateter som använts, storlek, tidpunkt för insättning, mängden vätska i ballongen samt eventuella komplikationer. Även observationer av urinens färg, mängd och utseende ska noteras.
-
Näringstillförsel
Näringstillförsel Näringstillförsel är en behandling som används när en vårdtagare inte kan äta tillräckligt på egen hand. Tillräckligt näringsintag är avgörande för att kroppen ska kunna återhämta sig, upprätthålla funktioner och motstå infektioner. Näring kan tillföras via mag-tarmkanalen, vilket kallas enteral nutrition, eller direkt i blodbanan, vilket kallas parenteral nutrition. Enteral nutrition Enteral nutrition innebär att näringen tillförs genom mag-tarmkanalen, antingen via sond eller genom en öppning i bukväggen. Detta är det vanligaste alternativet eftersom det bevarar mag-tarmkanalens funktion. Nässond: En tunn slang förs via näsan, genom matstrupen och ner till magsäcken. Den används oftast under en kortare tid, exempelvis vid tillfälliga sväljningssvårigheter. PEG (perkutan endoskopisk gastrostomi): En kateter som förs in direkt till magsäcken via bukväggen. Den används när behovet av sondmatning är långvarigt. Jejunostomi: En öppning som leder sondmatningen till tunntarmen, används vid vissa sjukdomar eller komplikationer. Sondmaten ges antingen i portioner eller kontinuerligt via sondmatningspump. Det är viktigt att vårdtagaren sitter upp eller har höjd huvudända under matningen för att minska risken för aspiration. All sondmatning ska ske enligt basala hygienrutiner, med kontroll av sondens läge och med noggrann dokumentation. Delegering är vanligt förekommande. En sjuksköterska ansvarar för att vård- och omsorgspersonal har reell kompetens och kunskap för att utföra uppgiften. Personalen behöver känna till hur sonden ska skötas, hur komplikationer kan förebyggas och hur vårdtagaren ska bemötas. Området runt PEG måste hållas rent för att undvika infektion. Parenteral nutrition Parenteral nutrition används när mag-tarmkanalen inte fungerar eller inte kan användas. Näringen tillförs då direkt i blodbanan via dropp. Detta är en mer avancerad behandling som ordineras och hanteras av läkare och sjuksköterskor, men det är viktigt att vårdpersonal känner till principen eftersom den kan förekomma på både sjukhus och i hemsjukvård. Observation och dokumentation Oavsett metod är det avgörande att följa upp vårdtagarens tillstånd. Vikt, vätskebalans, hudens kondition och eventuella besvär ska observeras och dokumenteras. Tecken på komplikationer, som illamående, diarré, stopp i sond eller tecken på infektion, måste rapporteras till ansvarig sjuksköterska. Dokumentationen ska tydligt ange vilken metod som använts, tidpunkt för tillförsel och vårdtagarens reaktion.
-
Sugning av övre luftvägar
Sugning av övre luftvägar När en vårdtagare inte kan avlägsna sekret eller slem på egen hand kan sugning av övre luftvägar behövas. Åtgärden utförs för att underlätta andningen, minska risken för kvävning och förebygga infektioner. Sugning är ett medicinskt moment som ska utföras på ett säkert sätt, alltid enligt hygienrutiner och efter delegering från sjuksköterska. Indikationer Sugning kan bli nödvändigt vid tillstånd som: Ansamling av slem eller sekret i näsa, munhåla eller svalg Andningssvårigheter orsakade av sekretstagnation Vårdtagare med nedsatt hostförmåga Akuta situationer där fria luftvägar måste säkerställas Förberedelse och hygien Arbetet ska planeras och förklaras för vårdtagaren i den mån det är möjligt. Det är viktigt att bemöta med lugn och tydlighet, eftersom andnöd ofta väcker oro. Sugutrustningen ska kontrolleras innan ingreppet påbörjas, särskilt sugkraften som inte får överstiga 10 kPa. Basala hygienrutiner ska följas, inklusive handdesinfektion och användning av skyddsutrustning som förkläde, handskar och munskydd. Metod / tillvägagångssätt En steril eller ren sugkateter förs in i näsa, munhåla eller svalg. Sugkraften aktiveras först när katetern försiktigt dras tillbaka. Katetern ska röras i små cirklar för att avlägsna sekretet effektivt. Sugningen bör pågå kort tid, cirka 5–10 sekunder, för att minimera obehag och risker. Mellan sugningarna ges vårdtagaren möjlighet att återhämta sig. Vid behov kan flera sugningar göras i följd, men kateter ska bytas mellan tillfällena. Observation och dokumentation Efter avslutad sugning ska andningen observeras, och förändringar i vårdtagarens tillstånd dokumenteras. Det kan handla om förbättrad andningsförmåga, minskade rosslande ljud eller att saturation normaliseras. Om komplikationer uppstår, exempelvis blod i sekretet eller ökad andningssvårighet, ska ansvarig sjuksköterska informeras omedelbart. All utförd sugning ska dokumenteras i patientjournalen med tidpunkt, orsak och resultat.
-
Läkemedelsadministration
Läkemedelsadministration Läkemedelsadministration innebär att läkemedel tillförs kroppen på ett säkert och kontrollerat sätt. Det är en central del av hälso- och sjukvårdsuppgifter och kräver både teoretisk kunskap och praktisk färdighet. Noggrannhet, hygien och respekt för vårdtagarens integritet är grundläggande i arbetet. Ansvarsfördelningen är tydlig: läkare ordinerar läkemedel, sjuksköterskor administrerar i första hand, och vård- och omsorgspersonal kan få delegering att utföra vissa moment. Läkemedel Läkemedel kan tillföras kroppen på flera olika sätt beroende på beredningsform, vårdtagarens förmåga och den avsedda effekten. Peroral tillförsel: Tabletter, kapslar, pulver eller flytande lösningar (mixtur) sväljs och tas upp via mag-tarmkanalen. Detta är det vanligaste sättet att administrera läkemedel, men det kräver att vårdtagaren kan svälja och har fungerande mag-tarmfunktion. Suppositorier: Läkemedel som förs in i ändtarmen. De används exempelvis vid illamående, kräkningar eller när peroral tillförsel inte är möjlig. Vagitorier: Läkemedel som förs in i slidan, ofta vid infektioner eller lokala besvär. Plåster och salvor: Vissa läkemedel tillförs via huden, till exempel nikotinplåster eller hormonplåster. Dessa ger en jämn tillförsel under längre tid. Salvor används främst vid lokala besvär. Injektioner Injektioner används när läkemedel behöver ge snabb effekt eller inte kan tas upp via mag-tarmkanalen. Subkutan injektion Vid subkutan injektion sprutas läkemedlet in i underhudsfettet. Upptaget sker långsammare än vid intravenös injektion, men snabbare än vid peroral tillförsel. Insulin är det vanligaste läkemedlet som ges subkutant. Vanliga injektionsställen är buken, låren, överarmens utsida och sätesregionen. Det är viktigt att variera stickställen för att undvika hudförändringar som ärr och förhårdnader. Insulingivning är en uppgift som ofta delegeras till vård- och omsorgspersonal, förutsatt att reell kompetens finns och att sjuksköterskan säkerställt kunskap om teknik, hygien och möjliga komplikationer. Intramuskulär injektion Intramuskulär injektion ges i en muskel, exempelvis i sätesmuskeln eller låret. Läkemedlet sprids via muskelvävnaden och vidare till blodbanan. Effekten kommer snabbare än vid subkutan injektion, men långsammare än vid intravenös. Intramuskulära injektioner används bland annat för vacciner och läkemedel som behöver långvarig effekt. Intravenös injektion Intravenösa injektioner ges direkt i en ven, vilket innebär att läkemedlet snabbt når blodbanan och ger omedelbar effekt. Denna form används ofta i akuta situationer där snabb behandling är avgörande, till exempel vid hjärtstillestånd, svår allergisk reaktion eller akut smärta. Intravenösa injektioner ges alltid av sjuksköterska eller läkare. Hygien och förberedelse Vid läkemedelsadministration är det avgörande att arbeta enligt basala hygienrutiner. Identiteten hos vårdtagaren ska kontrolleras mot ordinationen. Läkemedlets namn, styrka, dos, administreringssätt och tidpunkt måste stämma. Förberedelserna omfattar att ta fram material, desinfektera händerna och använda skyddsutrustning vid behov. Det är också viktigt att informera vårdtagaren om syftet med läkemedlet och hur det kommer att administreras, så att situationen skapar trygghet och delaktighet. Metod / tillvägagångssätt Metoden varierar beroende på administreringssätt. Vid peroral tillförsel överlämnas läkemedlet i rätt form och mängd, med kontroll att vårdtagaren sväljer det. Vid injektioner anpassas tekniken till injektionssättet: Subkutant: huden lyfts och kanylen sticks in i 45–90 graders vinkel. Intramuskulärt: kanylen sticks rakt in i muskelvävnaden. Intravenöst: injektionen ges direkt i ven, ofta via en venkateter. Efter administrering tas kanyler omhand på ett säkert sätt i särskilda behållare för stickande och skärande avfall. Dokumentation och observation All läkemedelsadministration ska dokumenteras i patientjournalen. Det ska framgå vilket läkemedel som givits, i vilken dos, vid vilken tidpunkt och på vilket sätt. För insulingivning dokumenteras även blodsockervärden. Vårdpersonal ska också observera vårdtagarens reaktioner och notera eventuella biverkningar, komplikationer eller förändringar i tillståndet. Dokumentationen är en central del av patientsäkerheten och gör det möjligt att följa upp behandlingens effekt.
-
Enklare såromläggning
Enklare såromläggning Syfte och betydelse En enklare såromläggning görs för att hålla ett sår rent, skyddat och under goda förutsättningar att läka. Sår kan uppstå av många orsaker – operation, olycksfall, tryckskador eller sjukdomstillstånd – och det är viktigt att omläggningen utförs på rätt sätt. Förutom att minska infektionsrisken kan en korrekt omläggning också lindra smärta, underlätta mobilisering och bidra till att patienten känner trygghet. Observationer och dokumentation Vid en såromläggning observeras flera aspekter som är viktiga för att bedöma sårets utveckling: Sårets storlek och djup – mäts eller uppskattas vid behov. Sårets utseende – färg, beläggningar, granulationsvävnad. Sekretion (sårvätska) – mängd, färg, konsistens och lukt. Gulgrönt sekret kan tyda på infektion. Hud runt såret – rodnad, svullnad, värmeökning eller andra tecken på inflammation. Smärta – patientens upplevelse av smärta ska noteras, eftersom det kan vara ett tidigt tecken på infektion eller komplikation. Dokumentationen ska vara tydlig och innehålla datum, vilka material som använts samt observationer av sårets status. Förändringar över tid är viktiga att följa, och därför används ibland även fotografering enligt verksamhetens rutiner och med patientens samtycke. Tillvägagångssätt En enklare såromläggning utförs enligt basala hygienrutiner: Förbered allt material innan omläggningen startar (handskar, kompresser, förband, rengöringslösning, avfallspåse). Tvätta eller desinficera händerna och ta på handskar. Ta bort det gamla förbandet försiktigt, observera lukt och mängd sårvätska. Rengör såret med steril koksaltlösning eller annat ordinerat medel. Låt huden torka, undvik att gnugga. Lägg på nytt förband, anpassat till sårets typ och storlek. Avsluta med noggrann dokumentation. En enklare omläggning görs ofta av undersköterska eller vårdbiträde efter delegering eller instruktion från sjuksköterska, särskilt i äldreomsorg och hemsjukvård. Vid misstanke om infektion, långsam läkning eller allvarligare sårtyper (t.ex. djupa trycksår, diabetesfotsår) ska sjuksköterska eller läkare alltid kontaktas.
-
Urinkontroll
Urinkontroll Syfte och betydelse Urinen speglar kroppens vätskebalans, njurarnas funktion och kan ge tidiga tecken på sjukdom. Därför är urinkontroll en central observation i vård och omsorg. Genom att bedöma mängd, färg, klarhet och lukt kan vårdpersonal upptäcka tillstånd som vätskebrist, diabetes, infektioner eller påverkan på lever och njurar. Urinkontroll används både i akuta situationer och som del i långsiktig uppföljning, till exempel vid kroniska sjukdomar eller efter operationer. Observationer och dokumentation Vid urinkontroll bedöms flera aspekter: Mängd – Normal urinproduktion för en vuxen är cirka 1–2 liter per dygn. Mindre än 400 ml/dygn kallas oliguri och kan bero på vätskebrist, cirkulationssvikt eller njurpåverkan. Mindre än 100 ml/dygn kallas anuri, vilket kan vara tecken på allvarlig njursvikt eller akut stopp i urinvägarna. Mer än 3 liter/dygn kallas polyuri och kan ses vid diabetes, hormonrubbningar eller som biverkan av vätskedrivande läkemedel. Färg – Ljusgul är normalt. Mörkgul urin tyder ofta på vätskebrist. Röd eller brun urin kan tyda på blod (hematuri), men kan också bero på vissa läkemedel eller födoämnen. Vit eller grumlig urin kan tyda på infektion eller att salter fällts ut. Gulgrön färg kan förekomma vid lever- eller gallpåverkan. Klarhet – Normal urin är klar. Grumlighet kan bero på infektion, inflammation eller utfällningar. Lukt – Normal urin har en svag lukt. Sötaktig lukt kan tyda på diabetes (aceton). Stark, frän lukt kan tyda på infektion. Illaluktande urin kan bero på nedbrytning eller bristande hygien. Föda och dryck (t.ex. sparris, vitlök eller alkohol) kan också påverka lukten. Samtidiga symtom – Sveda, trängningar, feber eller smärta i buken/ryggen kan ge ytterligare vägledning. All dokumentation bör vara så detaljerad som möjligt, både när det gäller observationer och patientens egna upplevelser. Exempel: ”Urin: 150 ml, mörk och illaluktande, patienten uppger sveda vid miktion.” Tillvägagångssätt Urinkontroll kan göras genom att: Patienten kissar i ett uppsamlingskärl eller urinflaska som mäts upp med graderat mått. Urin observeras visuellt vid toalettbesök, särskilt färg och klarhet. Vid behov tas urinprov för laboratorieanalys, exempelvis urinsticka eller odling. Vid kateter används mätkärl eller påse för att registrera volym och observationer. Kontrollen kan göras enstaka gånger, men ofta är det mest värdefullt att följa mängd och utseende över tid. Vid dygnsmätning samlas all urin under 24 timmar för att analysera mängd och innehåll.
-
Urinprov
Urinprov Syfte och betydelse Urinprov används för att undersöka njurarnas funktion, upptäcka infektioner, följa vätskebalans och diagnostisera olika sjukdomar. Det är en av de vanligaste undersökningarna inom vård och omsorg. Urinprov kan ge information om till exempel urinvägsinfektion, diabetes, njursjukdomar eller vätskebrist. Observationer och dokumentation När ett urinprov tas noteras: Färg – ljusgul är normalt, mörk urin kan tyda på vätskebrist, röd/brun på blod i urinen, grumlig på infektion. Lukt – stark eller sötaktig lukt kan indikera sjukdom, till exempel diabetes (acetonlukt). Mängd – små eller stora mängder kan tyda på rubbningar i vätskebalans eller njurfunktion. I dokumentationen anges alltid tidpunkt för provet, patientens identitet och eventuella iakttagelser. Tillvägagångssätt Det finns flera typer av urinprov: Stickprov – enstaka prov som tas i samband med undersökning. Morgonurin – används ofta eftersom urinen är mer koncentrerad. Mittstråleprov – viktigt vid misstänkt urinvägsinfektion. Patienten får först kissa lite, sedan samla mitten av urinstrålen i ett sterilt kärl. Dygnsmängd – all urin samlas i ett särskilt kärl under 24 timmar för att analysera njurfunktion. För att resultatet ska bli tillförlitligt är det viktigt att använda rena eller sterila kärl och följa hygienrutiner. Provet ska märkas korrekt och förvaras enligt instruktion innan det skickas till laboratoriet.
-
Iakttagelser av hud
Iakttagelser av hud Syfte och betydelse Hudens skick är en central del av hälsobedömningen. Hel och frisk hud skyddar kroppen mot infektioner, hjälper till att reglera vätska och temperatur och fungerar som en barriär mot yttre påverkan. Genom att systematiskt observera huden kan vårdpersonal upptäcka tidiga tecken på sjukdom, vätskebalansrubbningar eller cirkulationsproblem. Observationer och dokumentation När huden observeras bedöms och dokumenteras följande: Färg Blekhet kan tyda på hypoglykemi (lågt blodsocker), anemi (blodbrist), chock eller nedkylning. Observera att hudens pigment skiljer sig mellan individer. Blåfärgning (cyanos) syns tydligast på läppar och naglar och kan vara ett tecken på syrebrist. Gulgrönfärgning (ikterus) beror på lever- eller gallpåverkan. Gulfärgningen börjar ofta i ögonvitorna men kan sprida sig till hela kroppen. Rodnad (erytem) kan orsakas av feber, allergi, solbränna, fysisk ansträngning, klimakteriesymtom eller hyperglykemi (högt blodsocker). Hur huden känns Kall hud kan bero på försämrad cirkulation, chock, ämnesomsättningsrubbningar eller hypotermi (låg kroppstemperatur). Varm hud ses vid hypertermi (förhöjd kroppstemperatur), feber, hög omgivningstemperatur eller klimakteriebesvär. Torr hud är vanligt, särskilt hos äldre. Mycket torr hud kan också tyda på hudsjukdom. Fuktig hud kan bero på kallsvettning vid smärta, hypoglykemi eller chock. Den kan även orsakas av vätskeförlust vid feber eller av fysisk ansträngning. Lukt Acetonlukt kan tyda på diabetes, fasta eller svält, då ketonkroppar bildas. Urinlukt från huden kan tyda på uremi (njursvikt). Mat- och dryckpåverkan – till exempel vitlök eller alkohol – kan ge huden speciell lukt. Svettlukt uppstår när svett blandas med bakterier på huden och bryts ner. Hudförändringar och utslag Blåmärken (hematom) kan uppstå vid slag eller tryck, men även vid blödningsrubbningar eller behandling med antikoagulantia. Hudblödningar (purpura) ses ofta hos äldre med skör hud. Punktformiga blödningar (petekier) kan tyda på blödningsrubbning, leversjukdom eller meningit. Trycksårstecken – vid lyft av hudflik kan det synas att huden inte återgår direkt. Utslag (exantem) kan bero på allergi, överkänslighet, infektioner eller torr hud. Hudlesioner i hudveck (intertrigo) orsakas ofta av bakterie- eller svampinfektioner när hud ligger mot hud. Ödem är vätskeansamling i huden, ofta i benen, och kan bero på hjärtsvikt eller nedsatt njurfunktion. Om man trycker lätt på huden och det blir en kvarstående grop kallas det pittingödem. Intorkning (dehydrering) visar sig som torr hud, nedsatt hudturgor och sprickor. Vanliga orsaker är feber, diarré eller kräkningar.
-
Smärta
Smärta Syfte och betydelse Smärta är en subjektiv upplevelse och en av de mest centrala observationerna i vård och omsorg. Den signalerar ofta skada eller sjukdom, men kan också vara långvarig och påverka hela livssituationen. Smärta kan ha olika dimensioner – fysisk, psykisk, social och existentiell – och därför behöver bedömningen alltid vara bredare än enbart den kroppsliga upplevelsen. Observationer och dokumentation Smärtobservation bygger både på patientens egen beskrivning och vårdpersonalens iakttagelser. Viktiga aspekter att notera är: Lokalisation – var smärtan sitter. Karaktär – molande, stickande, brännande, tryckande. Intensitet – skattas ofta på en skala, till exempel VAS (visuell analog skala 0–10) eller NRS (numerisk skala 0–10). Duration och förlopp – akut, återkommande eller långvarig. Förvärrande eller lindrande faktorer – rörelse, vila, läkemedel, kyla eller värme. Kroppsspråk – grimaser, rastlöshet, skyddande rörelser, oro. Utöver dessa kan man också uppmärksamma om smärtan har psykisk dimension (ångest, nedstämdhet), social dimension (isolering, svårigheter i relationer) eller existentiell dimension (lidande, känsla av mening eller hopplöshet). All dokumentation ska vara tydlig, både om den subjektiva upplevelsen och de objektiva observationerna. Vid långvarig smärta är det särskilt viktigt att dokumentera över tid för att kunna utvärdera insatsernas effekt. Tillvägagångssätt Bedömning av smärta sker genom samtal, skattningsskalor och observationer. Patienten får beskriva smärtan med egna ord och skatta intensiteten. Hos personer som har svårt att uttrycka sig, som små barn eller personer med demens, används särskilda skattningsinstrument och observation av kroppsspråk. Smärtbedömning bör upprepas regelbundet för att följa utvecklingen och effekten av behandling. Det kan gälla läkemedel men även andra åtgärder som fysioterapi, massage, avslappning eller samtalsstöd.
-
Kroppstemperatur
Kroppstemperatur Syfte och betydelse Kroppstemperaturen speglar balansen mellan värmeproduktion och värmeförlust. Den är en av de mest använda vitalparametrarna och ger viktig information om kroppens tillstånd. Feber är ofta ett tecken på infektion, men kan även bero på inflammation, läkemedelsreaktioner eller annan sjukdom. Låg temperatur kan tyda på hypotermi, vilket är vanligt vid kyla, chock eller hög ålder. Observationer och dokumentation Normal kroppstemperatur hos vuxna ligger vanligen mellan 36,0–37,5 °C. Variationer under dygnet är normala, och temperaturen är ofta något lägre på morgonen och högre på kvällen. Vid mätning dokumenteras: Värde – exakta grader, gärna med en decimal. Tidpunkt – viktigt vid uppföljning av förlopp. Mätmetod – anges alltid, eftersom resultat skiljer sig mellan exempelvis mun, öra och rektal mätning. Samtidiga symtom – frossa, svettningar, huvudvärk, trötthet eller förvirring. Medicinska termer används ofta: Afebril – normal temperatur, ingen feber. Feber – vanligen över 38,0 °C. Hypertermi – förhöjd kroppstemperatur på grund av yttre faktorer, som värmeslag. Hypotermi – kroppstemperatur under 35,0 °C, ofta vid nedkylning. Tillvägagångssätt Kroppstemperaturen kan mätas på flera sätt: Rektalt (i ändtarmen) – mest tillförlitlig metod, används ofta vid kritiska tillstånd. Oralt (i munnen) – tillförlitlig, men kan påverkas av mat och dryck. Axiellt (i armhålan) – enkel metod men mindre säker. I örat (tympaniskt) – snabb och vanlig i vården. Panna-/infrarödtermometer – enkel metod men känslig för yttre faktorer. Noggrann hygien och rätt användning av termometrar är avgörande för tillförlitliga resultat. Skyddshylsor används alltid vid rektal eller oral mätning. Faktaruta Den svenska astronomen Anders Celsius (1701–1744) skapade temperaturskalan som används i vården än i dag. Ursprungligen satte han kokpunkten till 0 och fryspunkten till 100, men skalan vändes snart till den ordning vi nu är vana vid.
-
Avföringskontroll
Avföringskontroll Syfte och betydelse Observation av avföring ger viktig information om mag–tarmkanalens funktion och individens allmäntillstånd. Förändringar i frekvens, färg, konsistens eller lukt kan vara tidiga tecken på sjukdomar som infektioner, blödningar, förstoppning eller inflammatoriska tarmsjukdomar. Regelbunden kontroll är särskilt viktig för äldre, personer med funktionsnedsättning och patienter som behandlas med läkemedel som påverkar tarmfunktionen. Observationer och dokumentation Vid observation av avföring noteras: Frekvens – hur ofta tarmtömning sker. Normalt varierar detta från flera gånger per dag till några gånger i veckan. Konsistens – hård, lös, vattnig eller formad (kan beskrivas enligt Bristolskalan). Färg – brun är normalt, svart kan tyda på blödning i övre mag–tarmkanalen, ljus eller grå kan tyda på lever- eller gallproblem, röd kan tyda på blödning i nedre tarmen. Lukt – särskilt illaluktande kan förekomma vid infektion eller malabsorption. Samtidiga symtom – exempelvis buksmärtor, illamående, gaser eller blod i avföringen. Alla iakttagelser dokumenteras i journal eller annan vårddokumentation. Det är viktigt att beskriva både objektiva fynd och patientens egna upplevelser, till exempel om det finns smärta eller svårigheter vid tarmtömning. Tillvägagångssätt Observation sker antingen genom patientens egen rapportering eller genom att vårdpersonal ser avföringen i toalett eller uppsamlingskärl. Vid misstanke om sjukdom kan provtagning göras, till exempel F-Hb (fekalt blodprov). Vid förstoppning eller diarré kan observationerna ligga till grund för vårdåtgärder och läkemedelsbehandling.
-
Illamående och kräkning
Illamående och kräkning Syfte och betydelse Illamående och kräkningar är symtom som kan uppstå vid många olika sjukdomstillstånd, från mag–tarminfektioner och läkemedelsbiverkningar till psykisk stress och allvarliga sjukdomar. Att observera och dokumentera dessa symtom är viktigt för att förstå orsaken, bedöma vätskebalans och följa behandlingens effekt. Kräkningar kan också leda till komplikationer såsom vätskeförlust, elektrolytrubbningar och aspirationsrisk. Observationer och dokumentation Vid observation av illamående och kräkningar noteras: Frekvens – hur ofta patienten kräks. Mängd – liten, måttlig eller stor. Utseende – färg och konsistens, till exempel gult (galla), blodtillblandat eller kaffefärgat (kan tyda på magsår eller blödning). Samtidiga symtom – buksmärta, diarré, yrsel, huvudvärk eller feber. Påverkan – om patienten kan behålla vätska eller mat. All information dokumenteras noggrant, gärna i samband med vätskebalanslistor. Det är särskilt viktigt att notera förändringar över tid, eftersom detta kan ge vägledning i fortsatt vård. Tillvägagångssätt Observationerna görs dels genom patientens egna upplevelser, dels genom vårdpersonalens iakttagelser. Kräkningar kan samlas upp i uppsamlingskärl för att kunna bedöma mängd och utseende. Patientens upplevelse av illamående bör också skattas, till exempel på en skala från 0 (inget illamående) till 10 (värsta tänkbara illamående). Vårdpersonal bör samtidigt observera tecken på uttorkning, som torra slemhinnor, låg urinmängd eller nedsatt hudturgor. Vid kraftiga eller långvariga kräkningar ska ansvarig sjuksköterska eller läkare informeras omgående.
-
Urinkontroll
Urinkontroll Syfte och betydelse Urinkontroll är en central observation för att bedöma kroppens vätskebalans och njurfunktion. För liten urinmängd kan tyda på vätskebrist, njurpåverkan eller hjärtsvikt, medan ovanligt stora mängder kan indikera diabetes, hormonrubbningar eller andra sjukdomstillstånd. Urinmätning används också för att följa effekten av vätskebehandling och läkemedel, exempelvis vätskedrivande preparat. Observationer och dokumentation Vid urinkontroll noteras både objektiva fynd och vårdtagarens upplevelser: Mängd: Normal urinproduktion hos vuxna är cirka 1–2 liter per dygn. Mindre än 400 ml/dygn kallas oliguri, och mindre än 100 ml/dygn anuri. Mer än 3 liter/dygn kallas polyuri. Frekvens: Hur ofta urinering sker kan ge information om infektioner, njurpåverkan eller andra tillstånd. Tidpunkt: Viktigt vid dygnsmätning eller vid uppföljning av behandling. Samtidiga symtom: Exempel är sveda, trängningar eller smärta vid miktion. Färg och utseende: Mörk urin kan tyda på vätskebrist, grumlig urin på infektion och blod i urinen på skada eller sjukdom. Lukt: Sötaktig lukt kan tyda på diabetes, medan stark lukt ofta ses vid infektion. All dokumentation görs i journal eller vätskebalanslista. Vid särskilda utredningar kan all vätska som intas och all urin som lämnas mätas och noteras under 24 timmar. Tillvägagångssätt Urinmängden mäts genom att vårdtagaren kissar i ett uppsamlingskärl med måttangivelse. På sjukhus används ibland urinflaskor eller mätkärl kopplade till kateterpåse. Resultaten ska noteras direkt för att undvika fel. Vid dygnsmätning samlas all urin under 24 timmar i en behållare som sedan skickas till laboratoriet för analys. Det är viktigt att vårdtagaren informeras om vikten av att samla hela mängden och förvara den enligt anvisningar.
-
Upphostningar
Upphostningar Syfte och betydelse Upphostningar, eller sputum, är ett viktigt tecken på hur andningsvägarna fungerar. Genom att observera mängd, färg och konsistens kan vårdpersonal få information om infektioner, kroniska lungsjukdomar eller andra tillstånd i luftvägarna. Upphostningar förekommer vid sjukdomar som KOL, bronkit, lunginflammation och vid rökrelaterade skador. Observationer och dokumentation Vid observation av upphostningar noteras flera aspekter: Mängd – liten, måttlig eller stor mängd sekret. Färg – klart, vitt, gult, grönt eller blodtillblandat. Konsistens – tunnflytande, seg eller skummig. Lukt – ibland illaluktande vid infektion. Det är viktigt att dokumentera både den subjektiva upplevelsen från patienten (t.ex. om upphostningarna upplevs som besvärande eller hindrande) och de objektiva fynden. Förändringar över tid kan ge värdefull information för diagnos och behandling. Tillvägagångssätt Upphostningar kan bedömas genom att patienten får hosta upp slem i en provburk, som sedan kan analyseras på laboratorium. I vardagen görs observationerna ofta genom att vårdpersonal ser sekretet i papper, sugkateter eller spottkopp. Patienten kan också själv beskriva hur upphostningarna ser ut och känns. Vid behov av provtagning ska rena och sterila hjälpmedel användas enligt rutiner, och provet märkas korrekt med patientens identitet och tidpunkt.
-
Andningskontroll
Andningskontroll Syfte och betydelse Andningen är en vitalparameter som speglar kroppens syreupptag och cirkulation. Genom att observera andningen kan vårdpersonal tidigt upptäcka förändringar som tyder på sjukdom, försämrat allmäntillstånd eller akuta tillstånd. Andningskontroll används vid infektioner, lungsjukdomar, hjärt–kärlsjukdomar och vid akuta situationer som olyckor och medvetslöshet. Observationer och dokumentation Vid observation av andningen bedöms flera aspekter: Frekvens – antal andetag per minut. Normal andningsfrekvens hos vuxna är cirka 12–16 andetag/minut. Djup – om andningen är ytlig eller djup. Rytm – regelbunden eller oregelbunden andning. Ljud – väsande, pipande eller rosslande ljud kan tyda på hinder eller vätska i luftvägarna. Hudfärg – blåaktig hud (cyanos) kan tyda på syrebrist. Användning av hjälpmuskler – att andningen kräver mer arbete kan tyda på andnöd. Alla observationer ska dokumenteras noggrant, inklusive frekvens och eventuella symtom som hosta, oro eller smärta vid inandning. Avvikelser ska rapporteras direkt. Tillvägagångssätt Andningsfrekvensen räknas oftast manuellt genom att observera bröstkorgens rörelser under en minut. Det kan göras diskret, till exempel i samband med pulskontroll, eftersom en medveten patient ibland ändrar sin andning om hen vet att den observeras. Andningen kan också bedömas med tekniska hjälpmedel, som pulsoximeter, som mäter syremättnaden i blodet (SpO₂). Normal syremättnad är 95–100 %, men värden under 90 % kräver snabb åtgärd.