Everything posted by Julio Moraga
-
Virginia Henderson (1897–1996)
Virginia Henderson (1897–1996) Virginia Henderson var en amerikansk sjuksköterska och forskare som kom att få stor betydelse för synen på vård och omvårdnad under 1900-talet. Hon utvecklade sin teori utifrån övertygelsen att alla människor har grundläggande behov som måste tillgodoses för att uppnå hälsa och välbefinnande. Hennes tankar brukar kallas för Hendersons behovsteori. Henderson formulerade 14 grundläggande behovsområden som omfattar både kroppsliga, psykiska och sociala aspekter. Det rör sig om allt från andning, kost, vätska och sömn till kommunikation, trygghet, meningsfulla aktiviteter och möjligheten att uttrycka känslor och tro. Tanken var att vårdpersonal skulle utgå från dessa behov när de planerade och genomförde vården. En central idé hos Henderson är att vårdpersonalens uppgift är att hjälpa individen med det som han eller hon inte själv kan utföra – och samtidigt stödja personen i att återfå sin självständighet så snart som möjligt. Hon betonade alltså både stöttande och stärkande insatser, där målet alltid var att vårdtagaren skulle bli så självständig som möjligt. Henderson lyfte också vikten av att skapa en relation mellan vårdpersonal och vårdtagare. Först när man känner den andra och förstår deras situation kan vården bli verkligt meningsfull. Hon menade att vård är mer än praktiska åtgärder; det är också att möta individen med respekt, empati och förståelse. I praktiken kan Hendersons teori tillämpas genom att vårdpersonalen observerar vilka behov som är tillgodosedda och vilka som är otillfredsställda. Utifrån det formuleras mål och åtgärder. Exempelvis kan en person med demenssjukdom behöva stöd i måltidssituationen för att kunna äta tillräckligt, eller hjälp med att uttrycka sina känslor på ett begripligt sätt. Än idag påverkar Hendersons tankar hur vård organiseras och utförs. Hennes behovsmodell används som grund i många utbildningar och vårdplaneringssystem, eftersom den förenar ett helhetsperspektiv med ett konkret arbetssätt.
-
Florence Nightingale (1820–1910)
Florence Nightingale (1820–1910) Florence Nightingale räknas ofta som den moderna sjuksköterskans grundare och hennes idéer lade grunden för den första kända omvårdnadsteorin. Under Krimkriget på 1850-talet observerade hon att många fler soldater dog av infektioner än av själva skadorna. Genom att förbättra hygienen, ventilationen och kosten på fältsjukhusen sjönk dödligheten drastiskt. Hennes arbete visade tydligt att miljön spelar en avgörande roll för människors hälsa. Nightingales teori betonade att vård inte bara handlar om behandling, utan också om att skapa en miljö där kroppen får de bästa förutsättningarna att återhämta sig. Hon lyfte fram faktorer som ren luft, rent vatten, näringsrik mat, ljus, vila och god hygien som lika viktiga som medicinsk behandling. Enligt henne kunde rätt miljö inte bara påskynda tillfrisknande, utan även förebygga sjukdom. Hennes bok Notes on Nursing (1859) blev en milstolpe. Där beskrev hon både professionella regler för omvårdnad och sin övertygelse om att vårdpersonal behövde utbildning och hög moral för att kunna utföra ett gott arbete. Nightingale ansåg att omvårdnad krävde mer än praktiska färdigheter – det krävdes kunskap, ansvarskänsla och respekt för varje människa. I dagens vård kan Nightingales idéer fortfarande ses i betoningen på hygienrutiner, smittförebyggande arbete och vikten av en lugn och trygg miljö. Även moderna diskussioner om vårdmiljö – exempelvis vårdrummens utformning eller tillgången till dagsljus – bär spår av hennes tankar.
-
Vad är en omvårdnadsteori?
Vad är en omvårdnadsteori? Omvårdnadsteorier är modeller och tankesystem som används för att förstå, beskriva och utveckla vård och omsorg. De har vuxit fram ur både vetenskapliga studier och erfarenheter från vårdpraktiken. Teorierna fungerar som verktyg för att analysera situationer, identifiera behov och planera insatser på ett systematiskt sätt. Till skillnad från rutiner eller praktiska riktlinjer är en teori mer övergripande och försöker förklara varför vården ska bedrivas på ett visst sätt. Den kan till exempel fokusera på hur miljön påverkar hälsan, hur grundläggande behov ska tillgodoses, eller vilken roll vårdpersonalens förhållningssätt spelar för individens välbefinnande. En omvårdnadsteori kan bidra till att ge gemensamma begrepp och en tydligare struktur åt vårdpersonalens arbete. När alla använder samma teoretiska utgångspunkt blir det lättare att kommunicera, dokumentera och utvärdera insatserna. Det skapar också en professionell grund som skiljer omvårdnaden från andra yrkesområden. Samtidigt är teorierna inte färdiga lösningar som kan tillämpas utan anpassning. Varje vårdtagare har unika behov och förutsättningar, och teorierna behöver alltid tolkas i den konkreta situationen. På så sätt fungerar de snarare som ett stöd för reflektion och beslutsfattande än som en fast regelbok. Att känna till olika omvårdnadsteorier ger också möjlighet att jämföra perspektiv och utveckla en mer nyanserad förståelse för vård. Det kan stärka vårdpersonalens yrkesidentitet och bidra till att vården blir mer personcentrerad, evidensbaserad och etiskt medveten.
-
De fem stegen i omvårdnadsprocessen
De fem stegen i omvårdnadsprocessen Omvårdnadsprocessen består av fem steg som följer ett systematiskt arbetssätt. Syftet är att säkerställa att vården planeras, genomförs och följs upp på ett strukturerat sätt. Stegen kan ses som en cirkel snarare än en linjär ordning – processen pågår hela tiden och anpassas efter förändrade behov. Datainsamling Första steget är att samla in information om personens hälsa, livssituation och resurser. Det kan handla om observationer, samtal med vårdtagaren och anhöriga, tidigare journaler eller andra relevanta uppgifter. En god datainsamling ger grunden för alla efterföljande beslut. Omvårdnadsdiagnos Nästa steg är att identifiera vilka behov som finns och att formulera en omvårdnadsdiagnos. Diagnosen beskriver problemområdet och gör det tydligt för all vårdpersonal vad som behöver uppmärksammas. Det kan exempelvis röra risk för undernäring, nedsatt rörlighet eller oro. Planering I planeringen formuleras mål och bestäms vilka åtgärder som ska sättas in. Målen kan vara både kortsiktiga och långsiktiga, och de bör vara mätbara för att kunna följas upp. Planeringen dokumenteras i en vård- eller omvårdnadsplan, som fungerar som ett arbetsredskap för all inblandad personal. Genomförande Fjärde steget innebär att vårdpersonalen utför de planerade insatserna. Det kan handla om praktiska åtgärder, samtal, stöd i dagliga aktiviteter eller medicinska uppgifter. Under genomförandet är det viktigt att hela tiden observera hur personen reagerar och att dokumentera insatserna. Utvärdering Slutligen görs en uppföljning för att se om målen uppnåtts och om insatserna haft önskad effekt. Om vårdtagarens behov har förändrats justeras planen och processen startar om från början. Utvärderingen är central för att säkerställa kvalitet, patientsäkerhet och utveckling i vården. Tillsammans bildar dessa fem steg en helhet som gör det möjligt att arbeta systematiskt, men samtidigt flexibelt och individanpassat. På så sätt kan vården bidra till både trygghet, kontinuitet och förbättrad livskvalitet.
-
Skillnader mellan omsorgsprocessen och omvårdnadsprocessen
Skillnader mellan omsorgsprocessen och omvårdnadsprocessen Omsorgsprocessen och omvårdnadsprocessen används båda för att planera och strukturera stöd till människor, men de tillämpas i olika verksamheter och med olika fokus. Omsorgsprocessen hör hemma inom socialtjänsten, medan omvårdnadsprocessen används inom hälso- och sjukvården. Det är viktigt att se skillnaden, eftersom ansvaret, dokumentationen och målen inte är desamma. Omsorgsprocessen Omvårdnadsprocessen Tillämpas inom social omsorg (SoL, LSS) Tillämpas inom hälso- och sjukvård (HSL, PDL) Startar med biståndsbedömning av handläggare Startar med behovsbedömning av sjuksköterska Fokuserar på vardagsstöd och livskvalitet Fokuserar på hälsa, vård och återhämtning Genomförandeplan styr arbetet Vårdplan/omvårdnadsplan styr arbetet Dokumenteras i social journal Dokumenteras i patientjournal Ansvarig: kommunens socialtjänst Ansvarig: sjuksköterska/läkare Exempel: stöd med städning, kontakt, struktur Exempel: medicinering, omvårdnad vid psykisk ohälsa Den största skillnaden är alltså att omsorgsprocessen utgår från individens behov av vardagsstöd i livet och beslutas av socialtjänsten, medan omvårdnadsprocessen fokuserar på hälsorelaterade behov och planeras av vårdpersonal i hälso- och sjukvården. I praktiken samverkar ofta båda processerna, särskilt när en person behöver både sociala insatser och vårdinsatser. Ett tydligt exempel är personer som bor i särskilda boenden eller som har både SoL-beslut och HSL-insatser. Genom att förstå skillnaderna kan vårdpersonal och omsorgspersonal samarbeta bättre, undvika missförstånd och bidra till en mer sammanhållen vård och omsorg.
-
Exempel på insatser för omsorg
Exempel på insatser för omsorg Omsorgsinsatser kan se mycket olika ut beroende på individens behov, livssituation och hälsotillstånd. Målet är alltid att skapa trygghet, främja självständighet och ge stöd i det dagliga livet. Insatserna utformas utifrån biståndsbedömning eller vårdplanering, och ska bidra till att individen kan leva ett så självständigt och värdigt liv som möjligt. En vanlig insats är hemtjänst, där vårdpersonal hjälper till med allt från personlig omvårdnad till städning, tvätt och inköp. För många äldre är hemtjänsten avgörande för att kunna bo kvar i sin egen bostad. Trygghetslarm är en annan viktig insats som skapar säkerhet i hemmet genom att personen kan kalla på hjälp vid fall eller akut sjukdom. Andra exempel är färdtjänst, som gör det möjligt för personer med funktionsnedsättning att förflytta sig på ett likvärdigt sätt som andra i samhället. Dagverksamhet erbjuder social gemenskap och aktiviteter som stärker både den fysiska och psykiska hälsan. Här kan deltagarna delta i allt från gymnastik till samtalsgrupper, vilket även avlastar anhöriga. Kommunerna kan också erbjuda anhörigstöd eller närståendestöd, till exempel i form av samtalsstöd, avlösarservice eller korttidsboende. För den som har svårt att röra sig i sitt hem kan bostadsanpassning vara en avgörande insats. Det kan handla om att installera ramper, anpassa badrum eller ta bort trösklar. Ledsagarservice är ett annat exempel där personal följer med till olika aktiviteter utanför hemmet. Det kan vara en promenad, ett besök på biblioteket eller en fritidsaktivitet. För dem med större behov finns även särskilda boendeformer, där vård och omsorg finns tillgänglig dygnet runt. Tillsammans bildar dessa insatser ett brett stöd som anpassas efter individens resurser och behov. När de kombineras med ett personcentrerat synsätt och KASAM stärks känslan av trygghet, delaktighet och livskvalitet.
-
Omvårdnadsprocessens definition och syfte
Omvårdnadsprocessens definition och syfte Omvårdnadsprocessen är ett strukturerat arbetssätt som används inom vård och omsorg för att säkerställa att varje individ får insatser som är anpassade till just deras behov. Genom att följa en tydlig process kan vårdpersonal arbeta systematiskt och samtidigt behålla ett personcentrerat perspektiv. Processen fungerar som en röd tråd i vården, från första mötet med en person till den avslutande utvärderingen av insatserna. Syftet är att skapa trygghet, kvalitet och kontinuitet i vården. Genom att följa omvårdnadsprocessen blir det tydligt vilka behov som finns, vilka mål som sätts upp, hur insatserna ska utföras och på vilket sätt de ska följas upp. Detta stärker inte bara patientsäkerheten utan ger också vårdtagaren en känsla av delaktighet och inflytande över sin egen situation. Ett centralt inslag är att processen bidrar till att vårdpersonal kan planera och dokumentera sitt arbete på ett sätt som är transparent och begripligt för både kollegor, vårdtagare och närstående. Detta gör det lättare att kommunicera och samarbeta i team, och minskar risken för missförstånd eller att viktiga insatser uteblir. En viktig teoretisk grund i omvårdnadsprocessen är begreppet KASAM – känsla av sammanhang. När vårdtagaren upplever att situationen är begriplig, hanterbar och meningsfull ökar möjligheten till delaktighet och välbefinnande. Genom att använda KASAM som riktmärke kan vårdpersonal inte bara planera insatser utifrån medicinska och praktiska behov, utan också stärka individens känsla av att ha kontroll över sitt liv. Sammanfattningsvis är omvårdnadsprocessens syfte att skapa ett systematiskt, kvalitetssäkrat och personcentrerat stöd som främjar både trygghet och hälsa. Den ger vårdpersonal en gemensam arbetsmodell, samtidigt som den skapar utrymme för flexibilitet och anpassning till individens unika situation.
-
Patientsäkerhet och vårdpersonalens roll
Patientsäkerhet och vårdpersonalens roll Vad patientsäkerhet innebär Patientsäkerhet handlar om att förebygga skador och vårdrelaterade problem, samt att skapa trygghet för patienten i vårdsituationen. Det omfattar allt från att undvika felmedicinering till att skydda mot infektioner, fall och trycksår. Enligt Socialstyrelsen (2022) drabbas cirka 8–10 % av alla patienter i sluten vård av en vårdskada, varav många hade kunnat förebyggas. Vårdpersonalens ansvar Alla som arbetar i vården – undersköterskor, sjuksköterskor, läkare, fysioterapeuter och andra – har ett gemensamt ansvar för patientsäkerheten. För vårdpersonal innebär det att: vara uppmärksam på förändringar i patientens tillstånd och rapportera dem, följa hygienrutiner för att förebygga smittspridning, säkerställa att rätt patient får rätt behandling i rätt tid, ge tydlig information och stöd till patienten och anhöriga, dokumentera observationer och åtgärder korrekt. Exempel på riskområden Läkemedel: risk för fel dos, fel preparat eller fel patient. Dubbelkontroller och noggrann dokumentation är avgörande. Fallolyckor: vanligt hos äldre patienter. Förebyggs med riskbedömning, hjälpmedel och anpassad miljö. Infektioner: vårdrelaterade infektioner är vanliga men kan minskas med basala hygienrutiner och korrekt kateter- och sårvård. Kommunikation: missförstånd mellan personal kan leda till allvarliga misstag. Strukturerade rapporteringsmodeller som SBAR används för att öka tydligheten. Patientsäkerhet som kultur Patientsäkerhet är inte bara rutiner utan en del av vårdkulturen. Det handlar om att alla i vårdteamet känner ansvar, vågar påtala risker och lär av misstag. Öppenhet och samarbete mellan professioner stärker säkerheten. Sammanfattning Patientsäkerhet är en grundpelare i vården. För vårdpersonal innebär det att arbeta systematiskt, observera och rapportera förändringar, samt ge patienten trygghet och information. När alla i vårdteamet tar ansvar minskar risken för vårdskador och kvaliteten i vården ökar.
-
Rehabilitering och livsstilsförändringar
Rehabilitering och livsstilsförändringar Rehabiliteringens syfte Rehabilitering handlar om att återvinna eller bibehålla bästa möjliga funktionsförmåga efter sjukdom, skada eller behandling. Den kan vara medicinsk, social, psykologisk eller arbetslivsinriktad. Målet är inte alltid att bota, utan att stärka individens självständighet, livskvalitet och delaktighet i vardagen. Rehabilitering sker ofta i team där läkare, sjuksköterskor, fysioterapeuter, arbetsterapeuter, kuratorer och annan vårdpersonal samarbetar. Exempel på rehabilitering Efter stroke: träning för att återfå tal, motorik och kognitiva funktioner. Efter höftledsoperation: mobilisering, gångträning och smärtlindring. Efter hjärtinfarkt: fysisk träning, kostråd och stöd i rökstopp. Vid långvarig smärta: multimodala insatser där medicinsk behandling kombineras med fysioterapi och psykologiskt stöd. Livsstilsförändringar som behandling Livsstilsförändringar är en del av många behandlingsplaner. Exempel är: Kost: att äta mer grönsaker, fullkorn och fisk, samt minska på socker, salt och rött kött. Fysisk aktivitet: regelbunden motion minskar risken för återfall vid hjärt-kärlsjukdom och förbättrar livskvaliteten vid kroniska sjukdomar. Rökstopp: rökning är den största påverkbara riskfaktorn för sjukdom och död i Sverige. Minskad alkoholkonsumtion: riskbruk bidrar till leversjukdom, cancer och psykisk ohälsa. Sömn och återhämtning: avgörande för både psykisk och fysisk hälsa. Psykosocialt stöd Sjukdom påverkar inte bara kroppen utan även självkänsla, relationer och delaktighet i samhället. Därför är psykosocialt stöd en viktig del av rehabilitering. Det kan handla om samtalsstöd, patientutbildning, anhörigstöd eller hjälp att återgå till arbete eller studier. Vårdpersonalens roll Vårdpersonal stöttar patienten genom att observera framsteg, uppmuntra till aktivitet och ge råd om egenvård. Att skapa motivation är centralt – många livsstilsförändringar kräver tid, stöd och tålamod. Att lyfta fram små framgångar och hjälpa patienten sätta realistiska mål är viktiga delar av rehabiliteringen. Sammanfattning Rehabilitering och livsstilsförändringar är centrala för att stärka hälsa, återhämta funktioner och förebygga nya sjukdomar. De kräver samarbete mellan olika yrkesgrupper och en aktiv medverkan från patienten.
-
Medicinska behandlingar
Medicinska behandlingar Syftet med behandlingar Medicinska behandlingar syftar till att bota sjukdom, lindra symtom, bromsa sjukdomsförlopp eller förebygga komplikationer. Behandlingarna kan vara allt från läkemedel och kirurgi till fysioterapi, psykosocialt stöd eller avancerad teknologi. Val av behandling avgörs av diagnos, patientens ålder, livssituation och samsjuklighet. Läkemedel Läkemedel är en av de vanligaste behandlingarna. De kan verka på många olika sätt: Smärtstillande: till exempel paracetamol, NSAID och opioider. Antibiotika: används vid bakteriella infektioner, men resistens är en växande utmaning. Cytostatika och biologiska läkemedel: används vid cancer och autoimmuna sjukdomar. Hormoner: till exempel insulin vid diabetes eller tyroxin vid hypotyreos. Vacciner: förebygger infektioner och stärker immunförsvaret. Kirurgi och transplantationer Kirurgiska ingrepp kan vara livräddande, som vid hjärtinfarkt eller blödningar, eller förbättra livskvalitet, som vid höftprotesoperation. Transplantation av organ som njure, lever eller hjärta är avancerade behandlingar som kan ge patienter många år av förbättrad hälsa. Sverige är ett av de länder i världen med hög donationsvilja, men tillgången på organ är begränsad. Strålbehandling och annan avancerad behandling Strålbehandling används framför allt vid cancersjukdomar för att förstöra tumörceller. Nya behandlingsmetoder utvecklas ständigt, till exempel immunterapier där kroppens eget försvar aktiveras mot cancer. Dialys vid njursvikt, pacemaker vid hjärtrytmrubbningar och insulinpumpar vid diabetes är exempel på tekniska lösningar som räddar liv och förbättrar vardagen. Rehabilitering och stödjande behandlingar Många behandlingar handlar inte om att bota, utan om att stödja patienten att leva med sin sjukdom. Fysioterapi, arbetsterapi, psykologisk behandling och socialt stöd är viktiga delar. Multimodala insatser, där flera professioner samarbetar, används ofta vid kroniska sjukdomar och långvarig smärta. Vårdpersonalens roll Vårdpersonal har en central roll i att administrera behandlingar, övervaka effekter och biverkningar samt ge information till patient och närstående. God kommunikation och stöd är avgörande för följsamhet till behandling och för patientens trygghet. Dokumentation av symtom, effekt och eventuella komplikationer är en viktig del av patientsäkerheten. Sammanfattning Medicinska behandlingar är mångfacetterade och utvecklas ständigt. De omfattar läkemedel, kirurgi, strålning, avancerad medicinteknik och stödjande insatser. För vårdpersonal är det viktigt att förstå behandlingarnas syfte, att observera och rapportera förändringar samt att stödja patienten genom hela vårdprocessen.
-
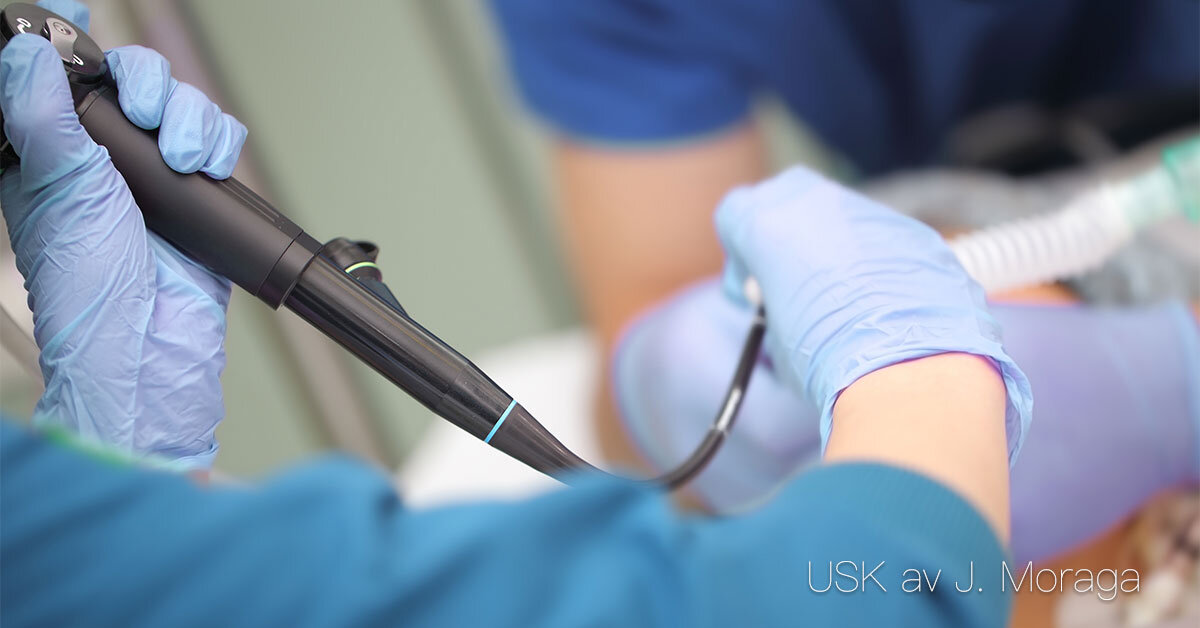
Endoskopiska undersökningar
Endoskopiska undersökningar Vad endoskopi innebär Endoskopiska undersökningar bygger på att man för in ett smalt, böjligt instrument med kamera och ljuskälla – ett endoskop – i kroppen. På så sätt kan läkare direkt se slemhinnor och organ inifrån, ta vävnadsprover (biopsier) och ibland även utföra behandlingar. Fördelen är att endoskopi ger detaljerad information och ofta kan ersätta kirurgiska ingrepp. Vanliga endoskopiska undersökningar Gastroskopi: undersökning av matstrupe, magsäck och tolvfingertarm. Används vid symtom som halsbränna, blödningar, sväljsvårigheter eller misstanke om magsår och cancer. Koloskopi: undersökning av tjocktarmen. Vanlig vid utredning av blod i avföring, långvarig diarré, buksmärtor eller misstanke om inflammatorisk tarmsjukdom och tjocktarmscancer. Bronkoskopi: används för att inspektera luftvägar och lungor. Ger möjlighet att ta prover vid misstanke om infektion, tumör eller blödning. Cystoskopi: undersökning av urinblåsa och urinrör. Används vid blod i urinen, återkommande urinvägsinfektioner eller misstanke om tumör. Gynekologisk endoskopi (hysteroskopi/laparoskopi): används för att undersöka livmoder och bukhåla, ofta i samband med utredning av infertilitet, cystor eller smärta. Förberedelser och genomförande Endoskopiska undersökningar kan upplevas obehagliga, men de flesta utförs i lokalbedövning eller med lättare sedering. Inför gastroskopi och koloskopi behöver patienten fasta eller rengöra tarmen. Under undersökningen får patienten ofta ligga på en brits medan vårdpersonal övervakar puls, syresättning och allmäntillstånd. Vid behov kan läkaren ta biopsier eller avlägsna polyper direkt. Betydelsen för vården Endoskopi gör det möjligt att tidigt upptäcka sjukdomar som annars är svåra att diagnostisera, till exempel cancer i mag-tarmkanalen eller lungorna. Det används också för att följa upp behandlingar, som vid inflammatorisk tarmsjukdom. Vårdpersonal har en viktig roll i att förbereda patienten, skapa trygghet, övervaka under proceduren och ge eftervård. Dokumentation av patientens symtom, reaktioner och resultat av undersökningen är en central del av vårdprocessen. Sammanfattning Endoskopiska undersökningar är viktiga verktyg inom modern medicin. De gör det möjligt att se in i kroppen, ta prover och ibland behandla direkt. För vårdpersonal är kunskap om vanliga undersökningar, förberedelser och eftervård avgörande för att stödja patienten och bidra till en säker vård.
-
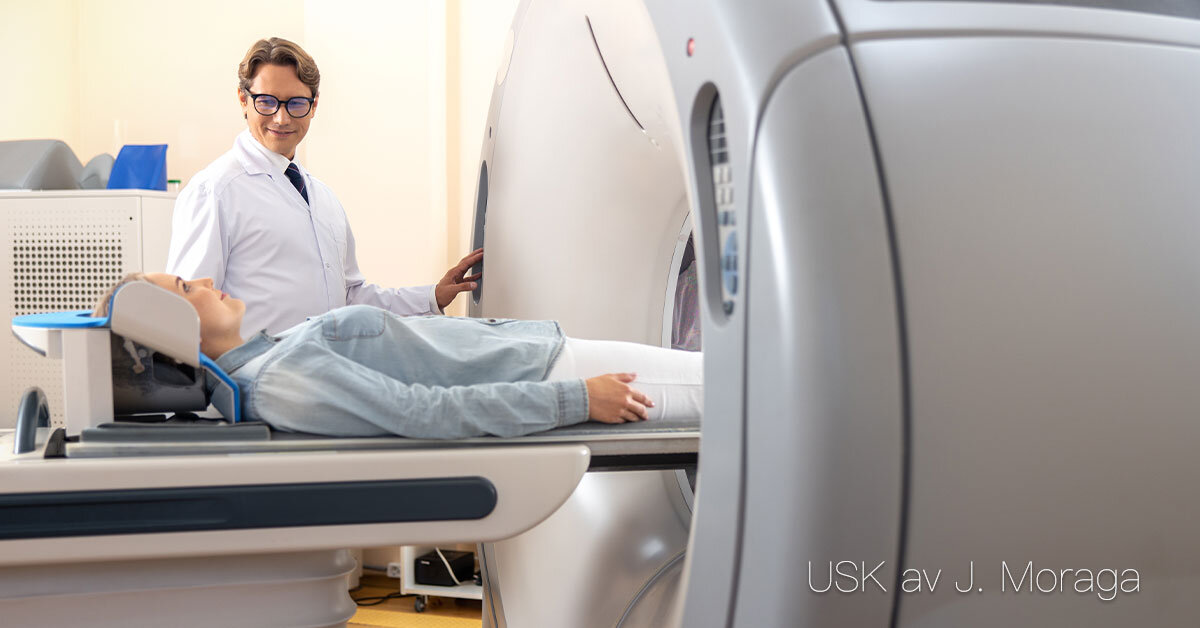
Bild- och funktionsdiagnostik
Bild- och funktionsdiagnostik Betydelsen av bild- och funktionsdiagnostik Bilddiagnostik gör det möjligt att se in i kroppen och upptäcka sjukliga förändringar utan kirurgiska ingrepp. Funktionsdiagnostik visar hur organ arbetar i realtid, till exempel hjärtats rytm eller lungornas kapacitet. Tillsammans är dessa metoder centrala i modern vård, både för att ställa diagnos och för att följa upp behandlingar. Vanliga bilddiagnostiska metoder Röntgen: används främst för att undersöka skelett, lungor och ibland bukorgan. Vanlig vid misstänkta frakturer, lunginflammation eller tumörer. Datortomografi (CT): ger detaljerade tvärsnittsbilder och används för att upptäcka allt från blödningar och tumörer till infektioner. Ofta förstahandsval vid akuta tillstånd som skallskador. Magnetkamera (MR): ger mycket detaljerade bilder av mjukdelar, hjärna, ryggmärg och leder. Används ofta vid neurologiska sjukdomar och ortopediska skador. Ultraljud: bygger på ljudvågor och används för att undersöka hjärta, kärl, lever, njurar, gallblåsa och vid graviditetskontroller. Fördelen är att det inte ger strålning. Funktionsdiagnostik EKG (elektrokardiografi): mäter hjärtats elektriska aktivitet och kan påvisa rytmrubbningar, kärlkramp eller hjärtinfarkt. Spirometri: mäter lungornas kapacitet och används för att diagnostisera och följa sjukdomar som astma och KOL. EEG (elektroencefalografi): registrerar hjärnans elektriska aktivitet, exempelvis vid epilepsiutredning. Blodtrycksmätning och pulskontroll: enkla men viktiga metoder för att följa cirkulation och hjärtfunktion. Säkerhet och vårdpersonalens roll Bilddiagnostik innebär ibland exponering för strålning, vilket gör att nyttan alltid måste vägas mot risken. MR-undersökningar kräver att patienter inte har metallimplantat som kan påverkas av magnetfältet. Vårdpersonal har en viktig roll i att förbereda patienter, informera om undersökningens syfte och förlopp, samt att observera reaktioner som oro, klaustrofobi eller obehag. Dokumentation av fynd, patientens upplevelse och eventuella komplikationer är en del av arbetet. Sammanfattning Bild- och funktionsdiagnostik är oumbärliga verktyg för att förstå kroppens tillstånd. De gör det möjligt att upptäcka sjukdomar tidigt, följa sjukdomsförlopp och utvärdera behandlingar. För vårdpersonal är det viktigt att känna till vanliga metoder, deras användningsområden och hur patienten bäst kan stödjas före, under och efter undersökningen.
-
Blodprov och laboratorieanalyser
Blodprov och laboratorieanalyser Blodprov i vården Blodprover är en av de mest använda undersökningsmetoderna inom vården. De ger information om kroppens organfunktioner, vätskebalans, syresättning och immunförsvar. Med hjälp av laboratorieanalyser kan vårdpersonal upptäcka tidiga tecken på sjukdom, följa sjukdomsförlopp och utvärdera effekten av behandling. I Sverige tas årligen tiotals miljoner blodprover, och de är en central del av modern diagnostik. Vanliga blodprover och deras betydelse Blodstatus: mäter röda blodkroppar, vita blodkroppar och blodplättar. Kan visa blodbrist, infektion eller blödningsrubbningar. CRP (C-reaktivt protein): ett inflammationsprov som stiger vid infektion eller annan inflammation. Används ofta i primärvården för att avgöra om antibiotika behövs. Blodsocker (glukos, HbA1c): används vid diagnostik och uppföljning av diabetes. Elektrolyter (natrium, kalium, kalcium): visar kroppens salt- och vätskebalans. Obalanser kan påverka hjärtrytm och muskelfunktion. Leverprover (ALAT, ASAT, bilirubin): visar om levern är påverkad av sjukdom, infektion eller läkemedel. Njurfunktion (kreatinin, eGFR): används för att bedöma njurarnas filtreringsförmåga. Blodfetter (kolesterol, triglycerider): kopplade till hjärt-kärlsjukdomar. Koagulationsprover (PK(INR), APTT): mäter blodets förmåga att levra sig, viktigt vid blödningar eller blodförtunnande behandling. Laboratorieanalyser När blodprovet har tagits analyseras det i ett laboratorium. Resultaten jämförs med referensvärden, som är framtagna från friska populationer. Avvikelser kan bero på sjukdom men också på tillfälliga faktorer som vätskebrist eller infektion. Därför måste blodprovsresultat alltid tolkas tillsammans med patientens symtom och övriga undersökningar. Betydelse för vården För vårdpersonal är blodprov viktiga verktyg i det dagliga arbetet. De används inte bara för att diagnostisera, utan också för att följa behandlingar – till exempel vid blodtrycksmedicinering, cancerterapi eller diabeteskontroll. Dokumentation av när prov tagits, patientens tillstånd och eventuella reaktioner är en del av vårdpersonalens ansvar. Sammanfattning Blodprov och laboratorieanalyser är grundläggande i modern sjukvård. De ger värdefull information om kroppens inre funktioner och hjälper till att styra behandlingar. För vårdpersonal är förståelse för de vanligaste proverna och deras innebörd viktig för att kunna tolka, rapportera och stödja patienten i vården.
-
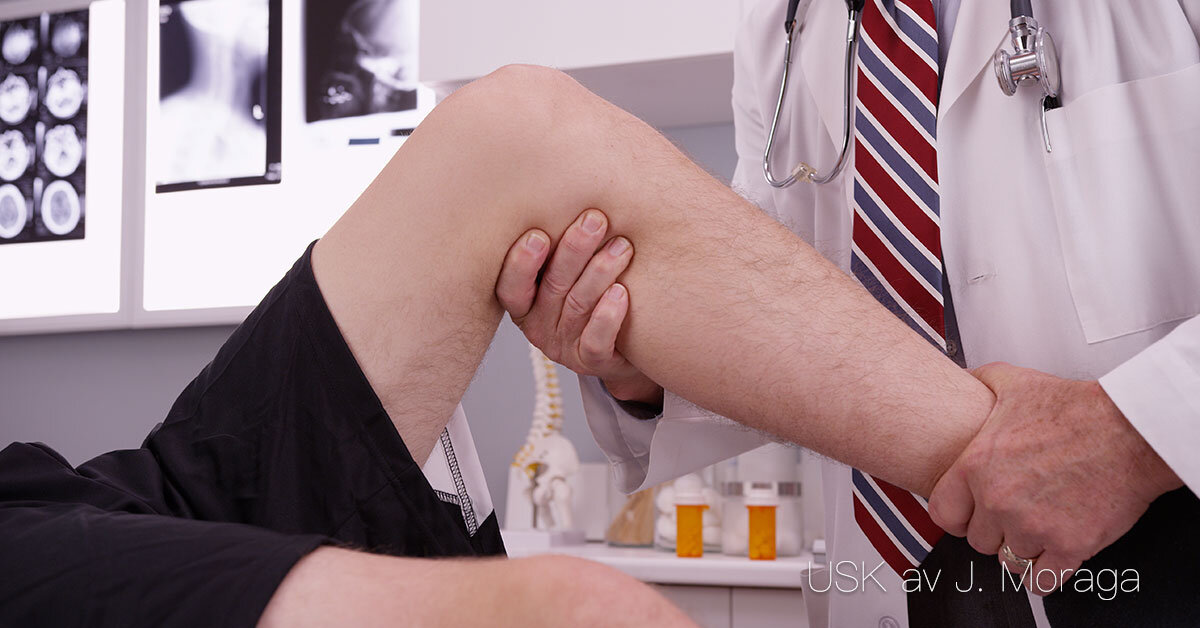
Kliniska undersökningar
Kliniska undersökningar Grunderna i klinisk undersökning Kliniska undersökningar är de mest grundläggande verktygen inom vården och används i nästan alla patientmöten. De bygger på att vårdpersonal med sina sinnen samlar information om patientens tillstånd. Traditionellt talar man om fyra metoder: inspektion, palpation, perkussion och auskultation. Dessa kompletteras ofta med enklare mätningar som puls, blodtryck, temperatur och andningsfrekvens. Tillsammans ger de en första bild av patientens hälsa och fungerar som vägledning för vidare undersökningar. Inspektion Vid inspektion observerar vårdpersonal patienten med blotta ögat. Man tittar på hudfärg, svullnad, andning, kroppshållning och medvetandegrad. Redan här kan viktiga fynd göras – blåaktig hud kan tyda på syrebrist, blekhet på blodbrist, eller asymmetriska bröstkorgsrörelser på andningsproblem. Palpation Palpation innebär att vårdpersonal använder händerna för att känna på kroppen. Det kan vara att känna efter ömhet, svullnader, muskelspänning eller organens storlek. Ett exempel är att känna på buken vid misstanke om blindtarmsinflammation, eller att bedöma hudens temperatur och elasticitet vid vätskebrist. Perkussion Perkussion, eller knackning, används för att bedöma underliggande vävnader. Genom att knacka på bröstkorgen eller buken kan man höra skillnad mellan luftfyllda och vätske- eller vävnadsfyllda områden. Det används till exempel för att upptäcka lunginflammation eller vätskeansamling i buken. Auskultation Auskultation innebär att vårdpersonal lyssnar på ljud från kroppen, oftast med stetoskop. Viktiga områden är hjärta, lungor och tarmar. Oregelbunden hjärtrytm, rassel i lungorna eller tystnad i tarmarna kan ge viktiga diagnostiska ledtrådar. Betydelsen för vården Kliniska undersökningar ger snabb information utan avancerad teknik. De kräver kunskap, erfarenhet och uppmärksamhet för att tolkas rätt. Resultaten används både för att identifiera akuta problem och för att följa upp patientens tillstånd över tid. Vårdpersonalens roll är att genomföra, observera och dokumentera undersökningarna samt att kommunicera fynden till övriga i vårdteamet. Sammanfattning Kliniska undersökningar är grunden i all diagnostik. Genom inspektion, palpation, perkussion och auskultation kan vårdpersonal upptäcka tidiga tecken på sjukdom och bidra till en säker vård.
-
Multifaktoriella modeller
Multifaktoriella modeller Samspelet mellan arv och miljö De flesta sjukdomar uppstår inte av en enda orsak, utan är resultatet av flera samverkande faktorer. En person kan ha ärftliga anlag som ökar risken för en sjukdom, men det är först när dessa kombineras med miljö- eller livsstilsfaktorer som sjukdomen utvecklas. Typ 2-diabetes är ett tydligt exempel: genetisk sårbarhet ökar risken, men övervikt, fysisk inaktivitet och kostvanor avgör i hög grad om sjukdomen bryter ut. Biologiska, psykologiska och sociala faktorer Den så kallade biopsykosociala modellen används ofta för att förstå sjukdom och ohälsa. Den visar att biologiska faktorer (som genetik, ålder och hormoner), psykologiska faktorer (som stress, copingstrategier och mental hälsa) och sociala faktorer (som utbildning, relationer och arbetsmiljö) tillsammans påverkar både risken för sjukdom och hur sjukdomen hanteras. Modellen används till exempel inom psykiatri och rehabilitering, men är också relevant för kroniska sjukdomar som hjärt-kärlsjukdom eller smärttillstånd. Exempel på multifaktoriella sjukdomar Hjärt-kärlsjukdom: orsakas ofta av en kombination av ärftliga riskfaktorer, ohälsosam kost, rökning, stress och brist på motion. Cancer: uppstår genom genetiska mutationer som kan orsakas av arv, miljögifter, strålning, infektioner eller livsstil. Psykisk ohälsa: depression och ångest kan bero på biologisk sårbarhet, sociala påfrestningar, trauman och bristande stöd. Astma och allergi: samverkan mellan genetisk predisposition och miljöfaktorer som luftföroreningar, rökning eller allergener. Folkhälsoperspektivet Att förstå sjukdom som multifaktoriell är centralt inom folkhälsan. Det förklarar varför förebyggande arbete måste ske på flera nivåer samtidigt: individens livsstil, samhällets strukturer och vårdens insatser. Folkhälsomyndigheten betonar att ojämlikhet i hälsa inte kan förklaras av enskilda faktorer, utan av samspelet mellan socioekonomi, miljö och individuella resurser. Sammanfattning Multifaktoriella modeller betonar att sjukdom sällan beror på en enskild orsak. Istället handlar det om samspelet mellan biologiska, psykologiska och sociala faktorer. För vård- och omsorgspersonal innebär det att se hela människan och att förstå hur olika risk- och friskfaktorer samverkar i varje enskilt fall.
-
Riskfaktorer och friskfaktorer
Riskfaktorer och friskfaktorer Riskfaktorer Riskfaktorer är omständigheter som ökar sannolikheten för att en sjukdom ska utvecklas. Vissa är påverkbara, andra inte. Icke påverkbara faktorer: ålder, kön och genetik. Risken för hjärt-kärlsjukdomar ökar exempelvis med åldern och vissa cancersjukdomar är kopplade till ärftliga genförändringar. Påverkbara faktorer: livsstilsval och miljö. Rökning är en av de största riskfaktorerna globalt och beräknas orsaka över 8 miljoner dödsfall per år (WHO, 2023). Högt blodtryck, övervikt, fysisk inaktivitet, stress och riskbruk av alkohol är andra vanliga faktorer som påverkar sjukdomsutvecklingen. Sociala faktorer: låg utbildningsnivå, arbetslöshet, dåliga bostadsförhållanden och ensamhet ökar risken för både fysisk och psykisk ohälsa. Friskfaktorer Friskfaktorer, ibland kallade skyddsfaktorer, är omständigheter som stärker hälsa och motståndskraft mot sjukdom. Hälsosamma levnadsvanor: fysisk aktivitet, näringsrik kost, god sömn och rökfrihet minskar risken för sjukdomar och ökar livskvaliteten. Regelbunden motion har visat sig minska risken för hjärt-kärlsjukdom med upp till 35 %. Sociala skydd: starka relationer, stöd från familj och vänner samt delaktighet i samhället bidrar till bättre psykisk och fysisk hälsa. Resiliens och copingstrategier: förmågan att hantera motgångar och stress har visat sig vara en friskfaktor. Psykologiska resurser som optimism, meningsfullhet och självförtroende skyddar mot psykisk ohälsa. Utbildning och arbete: högre utbildning och stabil arbetsmarknadsanknytning är kopplat till längre livslängd och lägre sjukdomsrisk. Samspel mellan risk- och friskfaktorer Ofta är det balansen mellan risk- och friskfaktorer som avgör hälsan. En person kan ha ärftliga riskfaktorer men ändå förbli frisk länge tack vare goda levnadsvanor och starka sociala nätverk. På samma sätt kan frånvaron av friskfaktorer förstärka effekten av riskfaktorer. Folkhälsomyndigheten lyfter detta som centralt i folkhälsopolitiken: att inte bara minska risker utan även stärka friskfaktorer. Sammanfattning Risk- och friskfaktorer ger en bredare förståelse för varför människor blir sjuka eller håller sig friska. För vård- och omsorgspersonal är det viktigt att identifiera båda – inte bara riskerna – för att kunna stödja individen i ett hälsofrämjande arbete.
-
Sociala och psykosociala faktorer
Sociala och psykosociala faktorer Stress Stress är en normal reaktion på påfrestningar, men långvarig stress kan bli skadlig. När kroppen ständigt utsätts för höga nivåer av stresshormoner, som kortisol och adrenalin, ökar risken för högt blodtryck, hjärt-kärlsjukdom och psykisk ohälsa. Forskning visar också samband mellan långvarig stress och försämrat immunförsvar, vilket gör kroppen mer mottaglig för infektioner. Enligt Arbetsmiljöverket upplever nära 40 % av svenska kvinnor i arbetslivet besvär av stress eller psykisk anspänning. Relationer och ensamhet Människan är en social varelse och relationer har stor betydelse för hälsan. Starka sociala nätverk kan fungera som en skyddande faktor, medan brist på relationer kan leda till ohälsa. Ensamhet är kopplad till ökad risk för depression, ångest och hjärt-kärlsjukdom. Folkhälsomyndigheten rapporterar att cirka 10 % av den vuxna befolkningen i Sverige känner sig ofta ensamma, och risken är särskilt stor bland äldre. Socioekonomisk status Utbildning, inkomst och yrke är faktorer som tydligt påverkar hälsan. Personer med högre utbildning lever i genomsnitt längre och har bättre hälsa än personer med lägre utbildning. Skillnaden i medellivslängd mellan grupper i Sverige kan vara upp till sex år. Ekonomiska resurser påverkar möjligheten till bra mat, bostad, fritidsaktiviteter och vård. Ojämlikhet i hälsa är därför en viktig fråga ur folkhälsoperspektiv. Kultur Kulturella normer och värderingar formar hur människor ser på hälsa, sjukdom och vård. Synen på mat, motion, alkohol och rökning varierar mellan kulturer, liksom benägenheten att söka vård. Kulturen kan också påverka psykisk hälsa – till exempel genom skillnader i synen på könsroller, sexualitet eller psykisk ohälsa. För vård- och omsorgspersonal är kulturell förståelse viktig för att kunna bemöta patienter på ett respektfullt och professionellt sätt. Psykisk hälsa Psykisk ohälsa är både en sjukdom i sig och en riskfaktor för andra sjukdomar. Depression och ångest kan leda till sämre livsstil, isolering och försämrad följsamhet till behandling, vilket i sin tur ökar risken för kroppslig sjukdom. WHO uppskattar att depression är en av de största globala sjukdomsbördorna, och i Sverige beräknas omkring 20 % av befolkningen någon gång drabbas av en depression. Sammanfattning Sociala och psykosociala faktorer har stor betydelse för hälsa och sjukdom. Stress, ensamhet, socioekonomiska skillnader, kultur och psykisk ohälsa är exempel på faktorer som påverkar både risken att insjukna och möjligheterna till återhämtning. För vård- och omsorgspersonal är kunskap om dessa samband avgörande för att förstå hela människans situation och kunna arbeta hälsofrämjande.
-
Miljö- och livsstilsfaktorer
Miljö- och livsstilsfaktorer Kost Vad vi äter påverkar i hög grad vår hälsa. En kost rik på frukt, grönsaker, fullkorn och fisk är kopplad till minskad risk för hjärt-kärlsjukdom, diabetes typ 2 och vissa cancerformer. Samtidigt är hög konsumtion av processad mat, socker, salt och rött kött förknippad med ökad sjukdomsrisk. Enligt Folkhälsomyndigheten är ohälsosamma matvanor en av de största riskfaktorerna för förtida död globalt. Övervikt och fetma har ökat kraftigt i Sverige de senaste decennierna och är i dag ett av de största folkhälsoproblemen. Fysisk aktivitet Regelbunden motion stärker hjärta, muskler och skelett, förbättrar konditionen och minskar risken för en rad sjukdomar. WHO rekommenderar minst 150 minuters måttlig fysisk aktivitet per vecka för vuxna. Trots det når en stor del av befolkningen inte upp till rekommendationen. Fysisk inaktivitet bidrar till ökad risk för övervikt, hjärt-kärlsjukdom, typ 2-diabetes och depression. Sömn Sömnen är avgörande för återhämtning, minnesfunktion och immunsystem. Brist på sömn kan leda till nedsatt koncentration, ökad infektionskänslighet och risk för olyckor. Långvarig sömnbrist är kopplad till psykisk ohälsa och tillstånd som högt blodtryck och diabetes. Forskning visar att vuxna generellt behöver 7–9 timmars sömn per natt för optimal hälsa. Alkohol Hög alkoholkonsumtion är en riskfaktor för bland annat leversjukdom, cancer, hjärt-kärlsjukdom och psykisk ohälsa. I Sverige beräknas cirka 4 % av befolkningen ha riskbruk av alkohol. Även måttligt drickande ökar risken för vissa cancerformer. Alkohol påverkar också olyckor, våld och sociala problem. Tobak Tobaksrökning är en av de största enskilda riskfaktorerna för sjukdom och död. Den orsakar cancer, KOL, hjärt-kärlsjukdomar och många andra tillstånd. I Sverige röker idag omkring 6 % av den vuxna befolkningen dagligen (Folkhälsomyndigheten 2023), men historiskt har andelen varit mycket högre. Även snus och e-cigaretter med nikotin innebär hälsorisker, bland annat för hjärta och blodtryck. Arbetsmiljö Miljön där vi arbetar påverkar också hälsan. Fysiska risker kan vara tunga lyft, buller eller kemikalier, medan psykosociala risker handlar om stress, höga krav och bristande kontroll. Arbetsmiljöverket rapporterar att arbetsrelaterad ohälsa ökar i Sverige, framför allt på grund av stress och psykisk belastning. Boendemiljö Boendemiljön kan ha stor betydelse för hälsan. Trångboddhet, fukt och mögel ökar risken för infektioner och allergier. Tillgång till grönområden och säkra bostadsområden bidrar däremot till ökad fysisk aktivitet, trygghet och psykiskt välbefinnande. Socioekonomiska skillnader gör att vissa grupper löper större risk för ohälsa på grund av sämre boendeförhållanden. Sammanfattning Miljö- och livsstilsfaktorer är centrala förklaringar till varför sjukdomar uppstår. De påverkar både direkt – genom effekter på kroppens organ och funktioner – och indirekt genom samspelet med genetiska och sociala faktorer. För vård- och omsorgspersonal är det viktigt att förstå dessa samband för att kunna stödja patienter i förebyggande arbete och hälsofrämjande insatser.
-
Infektiösa orsaker
Infektiösa orsaker Virus Virus är mycket små smittämnen som inte kan föröka sig på egen hand utan behöver ta sig in i kroppens celler. Där kapar de cellens maskineri och tvingar den att producera nya viruspartiklar. Vanliga virussjukdomar är influensa, förkylning, covid-19 och hepatit. Vissa virus kan ligga vilande i kroppen, som herpesvirus, och aktiveras vid nedsatt immunförsvar eller stress. Inkubationstiden varierar från ett par dagar (förkylning) till flera månader (hepatit B). Vaccination är en effektiv metod för att förebygga många virussjukdomar, till exempel mässling, påssjuka, röda hund och HPV. Bakterier Bakterier är encelliga organismer som finns överallt, både som nyttiga och sjukdomsframkallande. De flesta är ofarliga eller till och med nödvändiga för vår hälsa – till exempel tarmfloran – men vissa kan orsaka infektioner. Vanliga bakteriesjukdomar är halsfluss, lunginflammation, urinvägsinfektion och tuberkulos. Bakterier kan behandlas med antibiotika, men ett växande problem är antibiotikaresistens, där bakterier utvecklat motståndskraft mot läkemedlen. Enligt Folkhälsomyndigheten dör årligen ca 700 000 människor globalt till följd av resistenta infektioner, och siffran förväntas stiga. Svamp Svampinfektioner orsakas oftast av jästsvampar som Candida albicans eller hudsvampar (dermatofyter). De flesta svampar lever normalt i och på kroppen utan att ge symtom, men om balansen rubbas kan infektion uppstå. Det kan ske vid antibiotikabehandling, nedsatt immunförsvar eller långvarig fukt. Vanliga former är munsvamp, underlivssvamp och fotsvamp. Hos patienter med svagt immunförsvar kan svampinfektion bli livshotande när den sprider sig till blodet (systemisk candidainfektion). Parasiter Parasiter är organismer som lever i eller på en värd och tar näring från den. De kan vara encelliga (protozoer) eller flercelliga (maskar). Exempel på parasitsjukdomar är malaria, som sprids via myggor och årligen drabbar cirka 250 miljoner människor globalt (WHO, 2023), och giardia som sprids via förorenat vatten. I Sverige är parasitsjukdomar relativt ovanliga men kan förekomma efter resor eller via importerad mat. Smittvägar Infektioner sprids på olika sätt: Droppsmitta – vid hosta och nysningar (influensa, covid-19). Kontaktsmitta – direkt eller via föremål (förkylning, magsjuka). Blodsmitta – via blodprodukter eller injektionsnålar (hepatit B och C, HIV). Fekal-oral smitta – via förorenad mat och vatten (hepatit A, vinterkräksjuka). Vektorburen smitta – via djur eller insekter, t.ex. fästingar (borrelia, TBE) eller myggor (malaria, denguefeber). Immunförsvaret Kroppen har flera skydd mot infektioner: huden, slemhinnor, magsyra, samt immunsystemets vita blodkroppar och antikroppar. När immunförsvaret fungerar väl klarar kroppen ofta av att bekämpa infektioner utan att vi blir allvarligt sjuka. Hos spädbarn, äldre och personer med nedsatt immunförsvar är risken större att infektionen blir allvarlig. Vaccination stärker immunförsvaret genom att förbereda kroppen på framtida smitta. Sammanfattning Infektiösa orsaker till sjukdom är många och varierande – från virus och bakterier till svamp och parasiter. Hur allvarlig sjukdomen blir beror både på smittämnet, smittvägen och kroppens immunförsvar. För vård- och omsorgspersonal är kunskap om smittvägar och hygienrutiner avgörande för att förebygga spridning och skydda patienter.
-
Biologiska förklaringsmodeller
Biologiska förklaringsmodeller Genetik Arvet spelar en central roll i sjukdomars uppkomst. Vissa sjukdomar orsakas direkt av en förändring i en gen, till exempel cystisk fibros eller blödarsjuka, där en specifik mutation leder till att en livsviktig funktion i kroppen inte fungerar som den ska. Andra sjukdomar är mer komplexa och beror på samspelet mellan flera gener och miljöfaktorer. Typ 2-diabetes, hjärt-kärlsjukdomar och många cancerformer är exempel där ärftlig predisposition ökar risken, men där livsstil och omgivning också har stor betydelse. Enligt Socialstyrelsen bär 5–10 % av alla cancerpatienter på starkt ärftliga varianter, som BRCA1- och BRCA2-mutationer, men de flesta cancerfall utvecklas genom en kombination av arv och miljö. Kroppens funktioner Hur kroppen fungerar i balans avgör ofta om vi håller oss friska eller insjuknar. Immunförsvaret är ett exempel: det skyddar normalt mot infektioner, men om det försvagas av sjukdom, läkemedel eller hög ålder blir vi mer mottagliga. Även cirkulationen är avgörande – syre och näring måste nå alla kroppens celler, annars uppstår skador. Stressystemet, som reglerar hormoner som kortisol och adrenalin, är ett annat exempel. Kortvarig stress kan vara skyddande, men långvarig stress kan leda till högt blodtryck, försvagat immunförsvar och ökad risk för hjärt-kärlsjukdom. Cellförändringar och åldrande Alla kroppens celler delar sig för att ersätta gamla och skadade celler. Varje celldelning innebär en risk för små fel i DNA. Kroppen har effektiva reparationssystem, men dessa blir mindre tillförlitliga med åren. Samtidigt förkortas telomererna – kromosomernas ändar – vid varje celldelning. När telomererna blir för korta slutar cellen att fungera normalt, vilket är en del av åldrandet. Detta är en förklaring till varför cancer och andra degenerativa sjukdomar ökar med stigande ålder. Miljöfaktorer som rökning, UV-strålning och vissa kemikalier kan påskynda processen genom att orsaka fler mutationer än kroppen hinner reparera. Hormonbalans Hormoner fungerar som kemiska budbärare i kroppen och styr bland annat ämnesomsättning, tillväxt, reproduktion och stressreaktioner. När hormonbalansen rubbas kan sjukdom uppstå. Brist på insulin ger typ 1-diabetes, medan nedsatt känslighet för insulin bidrar till typ 2-diabetes. Sköldkörteln kan producera för mycket eller för lite hormon, vilket påverkar hela kroppens ämnesomsättning. Hos kvinnor innebär klimakteriet sjunkande östrogennivåer som i sin tur ökar risken för urinvägsinfektioner och benskörhet. Hormonella faktorer spelar också roll vid vissa cancerformer, till exempel bröstcancer och prostatacancer. Medfödda sjukdomar Vissa sjukdomar finns redan från födseln. Det kan handla om kromosomavvikelser, som Downs syndrom, eller medfödda hjärtfel som påverkar cirkulationen. Enligt Folkhälsomyndigheten föds cirka 2–3 % av alla barn med en allvarlig medfödd sjukdom eller missbildning. Orsakerna kan vara genetiska, men också miljömässiga – till exempel påverkan av alkohol, droger eller vissa infektioner under graviditeten. Tidig diagnostik och stödinsatser är avgörande för livskvalitet och utveckling. Sammanfattning Biologiska förklaringsmodeller betonar kroppens egna mekanismer som grund för sjukdom: arv, genetik, cellförändringar, hormoner och medfödda avvikelser. Dessa faktorer är sällan helt isolerade, utan samverkar ofta med miljö och livsstil. Att förstå biologiska orsaker är därför en viktig del i att förebygga, upptäcka och behandla sjukdomar – men det är bara en del av helheten.
-
Njurinflammation (glomerulonefrit)
Njurinflammation (glomerulonefrit) Orsak, uppkomst och förklaringsmodeller Njurinflammation, eller glomerulonefrit, innebär en inflammation i njurarnas små blodkärlsnystan (glomeruli) där blodet filtreras. Inflammationen gör att filtreringen försämras och att blodkroppar och proteiner kan läcka ut i urinen. Sjukdomen kan vara akut, ofta efter en infektion som halsfluss eller hudinfektion orsakad av streptokocker, eller kronisk, med långsamt förlopp. Autoimmuna sjukdomar som SLE och vaskuliter kan också leda till glomerulonefrit. Ärftliga faktorer kan spela in. Sjukdomen är relativt ovanlig men kan orsaka allvarlig njurskada och leda till kronisk njursvikt. Symtom att observera och rapportera Vanliga symtom är blod i urinen (hematuri), vilket gör urinen röd- eller brunfärgad, samt protein i urinen (proteinuri) som kan ge skummande urin. Patienten kan ha svullnad (ödem), särskilt kring ögon och i ben, samt högt blodtryck. Vid akut glomerulonefrit förekommer ofta trötthet, huvudvärk och minskad urinmängd. I svårare fall kan patienten utveckla njursvikt med illamående, klåda och andfåddhet. Som undersköterska är det viktigt att uppmärksamma förändringar i urinens färg, mängd och skumning, samt observera ödem, viktförändringar och blodtryck. Undersökningsmetoder, diagnos och behandling Diagnosen ställs med urinprov som visar blod och protein, samt blodprov för att bedöma njurfunktion (kreatinin, eGFR). Blodtrycksmätning och ultraljud av njurarna används som komplettering. I vissa fall görs njurbiopsi för att fastställa typ och omfattning av inflammationen. Behandlingen beror på orsaken: vid streptokockutlöst inflammation ges antibiotika, medan autoimmuna former behandlas med kortison och immunsuppressiva läkemedel. Symtomatisk behandling kan inkludera blodtryckssänkande läkemedel och vätskedrivande. I svåra fall kan dialys eller njurtransplantation bli nödvändigt. Omvårdnad Omvårdnaden syftar till att minska belastningen på njurarna, följa sjukdomsförloppet och stödja patienten. Viktiga observationer är urinmängd, färg, blodtryck, vikt och förekomst av ödem. Patienten kan behöva hjälp att följa ordinationer om kost, till exempel minskat salt- och vätskeintag. Vid svullnad och trötthet kan praktiskt stöd i vardagen vara nödvändigt. Psykosocialt stöd är viktigt eftersom sjukdomen kan skapa oro för framtida njursvikt. Undersköterskan har en central roll i att dokumentera förändringar, rapportera till ansvarig sjuksköterska och bidra till en trygg vårdmiljö.
-
Njurbäckeninflammation (pyelonefrit)
Njurbäckeninflammation (pyelonefrit) Orsak, uppkomst och förklaringsmodeller Njurbäckeninflammation är en allvarligare form av urinvägsinfektion som uppstår när bakterier, oftast Escherichia coli (E. coli), sprider sig från urinblåsan upp till njurbäckenet. Infektionen kan drabba en eller båda njurarna. Kvinnor drabbas oftare än män på grund av det kortare urinröret, men även män kan få pyelonefrit, särskilt vid prostataförstoring som försvårar blåstömningen. Riskfaktorer är återkommande urinvägsinfektioner, graviditet, kateterbehandling, diabetes och nedsatt immunförsvar. Tillståndet kan leda till njurskador om det inte behandlas snabbt. Symtom att observera och rapportera Typiska symtom är hög feber, frossa, illamående, kräkningar, smärta i flanken eller ryggen och påverkat allmäntillstånd. Patienten kan även ha vanliga UVI-symtom som sveda vid urinering och täta trängningar. Urinen kan vara grumlig eller blodblandad. Hos äldre kan symtomen vara otydliga och yttra sig som förvirring, oro eller trötthet. Som undersköterska är det viktigt att observera och dokumentera feber, smärtlokalisation, urinens färg och mängd samt allmänpåverkan. Snabb rapportering är avgörande eftersom tillståndet kan utvecklas till sepsis. Undersökningsmetoder, diagnos och behandling Diagnosen baseras på urinprov med urinsticka och urinodling, samt blodprover som kan visa höga infektionsvärden (CRP, vita blodkroppar). Vid misstanke om komplikation används ultraljud eller datortomografi för att utesluta avflödeshinder. Behandlingen består av antibiotika, ofta intravenöst vid svårare fall, och fortsätter sedan som tablettbehandling. Smärtlindring och vätsketillförsel ges vid behov. Patienter med återkommande pyelonefriter kan behöva utredas för bakomliggande orsaker som avflödeshinder eller njursten. Omvårdnad Omvårdnaden syftar till att stödja patienten under den akuta infektionen och förebygga komplikationer. Observation av vitalparametrar som temperatur, puls, blodtryck och andning är centralt. Patienten kan behöva hjälp med vätskeintag, nutrition och vila. Vid illamående kan små, frekventa måltider underlätta. Hud- och slemhinnestatus ska observeras eftersom uttorkning kan uppstå. Det är också viktigt att ge psykosocialt stöd, då patienten ofta känner oro vid hög feber och smärta. Dokumentation av urinmängder, feberkurva och allmäntillstånd är en central del av omvårdnaden.
-
Urinvägsinfektion (UVI)
Urinvägsinfektion (UVI) Orsak, uppkomst och förklaringsmodeller Urinvägsinfektion orsakas oftast av bakterier, i första hand Escherichia coli (E. coli), som normalt finns i tarmen. Bakterierna tar sig upp genom urinröret till urinblåsan, och kan vid obehandlad infektion sprida sig vidare till njurarna. Kvinnor drabbas oftare än män på grund av kortare urinrör och närheten mellan urinrör och ändtarm. Riskfaktorer är bland annat nedsatt blåstömning, kateter, graviditet, diabetes och hög ålder. UVI delas ofta in i nedre UVI (cystit), som drabbar urinblåsan, och övre UVI (pyelonefrit), som innebär infektion i njurbäckenet. Symtom att observera och rapportera Vid nedre UVI är typiska symtom sveda vid miktion, täta urinträngningar, små urinmängder och känsla av ofullständig tömning. Urinen kan vara grumlig och ibland blodblandad. Övre UVI ger mer uttalade symtom som feber, frossa, smärta i flankerna eller ryggen samt påverkat allmäntillstånd. Hos äldre kan symtomen vara diffusa och yttra sig som förvirring, oro eller trötthet. Som undersköterska är det viktigt att observera urinens färg, lukt och mängd samt patientens allmäntillstånd, feber och eventuella smärtor. Undersökningsmetoder, diagnos och behandling Diagnosen ställs genom urinprov, ofta med urinsticka som kan visa leukocyter, nitrit och blod. Urinodling används för att identifiera bakterien och bestämma antibiotikakänslighet. Vid misstänkt övre UVI tas även blodprover och ibland blododling. Behandlingen består i regel av antibiotika, med val av preparat beroende på infektionens typ och svårighetsgrad. Vid lindrig nedre UVI hos kvinnor kan infektionen ibland självläka. Viktigt är också god vätsketillförsel och regelbundna miktioner. Omvårdnad Omvårdnaden syftar till att lindra symtom, underlätta läkning och förebygga återfall. Patienten kan behöva stöd i att dricka tillräckligt med vätska, hålla god underlivshygien och tömma blåsan regelbundet. Som undersköterska är det viktigt att dokumentera urinmängder, färg och lukt samt att observera om symtomen förändras. Hos patienter med kateter krävs noggrann hygien, korrekt hantering av urinuppsamlingspåse och uppmärksamhet på tecken på infektion. Psykosocialt stöd kan behövas, då återkommande UVI kan påverka livskvaliteten. Snabb rapportering till sjuksköterska vid feber eller försämrat allmäntillstånd är avgörande för att förebygga komplikationer.
-
VRE (vancomycinresistenta enterokocker)
VRE (vancomycinresistenta enterokocker) Orsak, uppkomst och förklaringsmodeller Enterokocker är bakterier som normalt finns i tarmfloran och oftast är harmlösa. Vid nedsatt immunförsvar eller efter antibiotikabehandling kan de orsaka infektioner, till exempel urinvägsinfektion, sårinfektion eller blodförgiftning. VRE (vancomycinresistenta enterokocker) är en variant som utvecklat motståndskraft mot antibiotikan vancomycin och ibland även andra preparat. Resistensen sprids mellan bakterier genom genetiska förändringar och förstärks av omfattande antibiotikaanvändning. VRE är inte mer aggressiva än vanliga enterokocker, men de är svårare att behandla eftersom de vanliga antibiotikorna inte fungerar. Symtom att observera och rapportera Många bär på VRE i tarmen utan symtom (kolonisation). Vid infektion kan symtomen bero på infektionens plats. Vanliga symtom är sveda och täta urinträngningar vid urinvägsinfektion, rodnad, var och fördröjd sårläkning vid sårinfektion, samt feber, frossa och påverkat allmäntillstånd vid sepsis. Som undersköterska är det viktigt att observera symtom på infektion, särskilt hos patienter med underliggande sjukdomar eller svag immunförsvar, och dokumentera samt rapportera förändringar snabbt. Undersökningsmetoder, diagnos och behandling Diagnosen ställs genom odling av avföring, urin, blod eller sårsekret, där bakterien identifieras och resistensmönster analyseras. Eftersom VRE är motståndskraftiga mot flera antibiotika är behandlingen mer komplicerad och kräver specialiserad vård med alternativa läkemedel. I vissa fall kan infektionen vara svår att behandla och kräva kombinationer av olika antibiotika. Omvårdnad Omvårdnaden handlar i första hand om att förebygga smittspridning och stödja patienten under behandling. Basala hygienrutiner är avgörande: noggrann handhygien, användning av skyddskläder, rengöring av ytor och korrekt hantering av tvätt och avfall. Patienter med VRE kan behöva isoleras på vårdavdelning för att minska risken för spridning. Som undersköterska är det viktigt att ge trygg information till patienten och närstående, eftersom diagnosen kan väcka oro. Observation av symtom, vätskebalans och allmäntillstånd ska dokumenteras och rapporteras. Psykosocialt stöd är också viktigt, eftersom isoleringsvård kan upplevas som belastande för patienten.
-
Vinterkräksjuka (calicivirus)
Vinterkräksjuka (calicivirus) Orsak, uppkomst och förklaringsmodeller Vinterkräksjuka orsakas av calicivirus (norovirus) och är en av de vanligaste virala magsjukdomarna i Sverige. Viruset sprids mycket lätt via fekal-oral smitta, alltså genom kontakt med förorenade händer, ytor, livsmedel eller vatten. Smitta kan också ske genom droppar vid kräkningar. Inkubationstiden är kort, oftast 12–48 timmar. Sjukdomen är särskilt vanlig under vinterhalvåret och orsakar återkommande utbrott på förskolor, skolor, äldreboenden och sjukhus. Symtom att observera och rapportera Sjukdomen debuterar snabbt och ger kraftiga kräkningar, diarréer, magsmärtor, illamående och feber. Vätskeförlust kan snabbt bli allvarlig, särskilt hos små barn och äldre, och leda till uttorkning. Tecken på dehydrering är torr hud och slemhinnor, minskad urinmängd, yrsel och nedsatt allmäntillstånd. Som undersköterska är det viktigt att observera och dokumentera frekvensen av kräkningar och diarréer, vätskeintag, urinmängd, temperatur och cirkulation. Undersökningsmetoder, diagnos och behandling Diagnosen ställs oftast kliniskt utifrån symtombilden och kännedom om pågående utbrott. Vid behov kan viruset påvisas genom PCR-analys av avföringsprov. Behandlingen är symtomatisk, eftersom det inte finns något specifikt läkemedel mot viruset. Den viktigaste åtgärden är att förebygga och behandla uttorkning genom vätske- och elektrolytersättning. Sjukdomen är självläkande och varar vanligen 1–3 dygn. Antibiotika har ingen effekt. Omvårdnad Omvårdnaden syftar till att lindra symtom, förebygga komplikationer och hindra smittspridning. Patienter behöver stöd med vätskeintag, gärna små mängder vätskeersättning ofta. God hygien är avgörande: noggrann handtvätt med tvål och vatten, desinfektion av ytor samt separat hantering av tvätt och avfall. Som undersköterska är det viktigt att följa basala hygienrutiner, använda skyddskläder och rapportera utbrott till ansvarig sjuksköterska. Psykosocialt stöd är också viktigt då sjukdomen kan upplevas mycket obehaglig, trots att den är kortvarig.